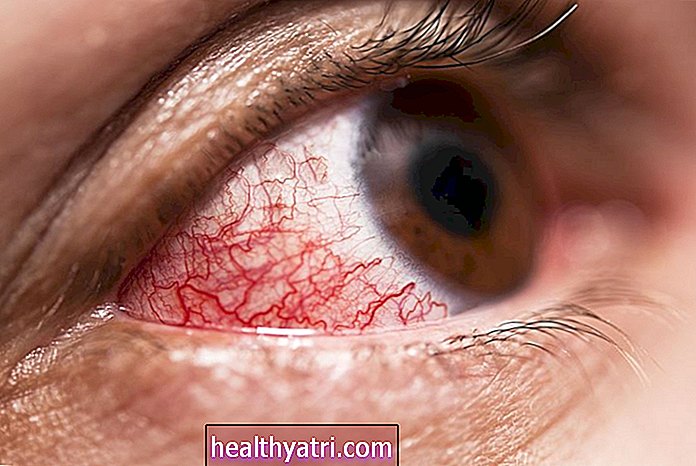
Scleromalacia perforans ist eine seltene, aber schwerwiegende Form der Skleritis, einer entzündlichen Erkrankung, die die weiße äußere Hülle des Auges, die sogenannte Sklera, betrifft. Skleromalacia perforans, auch als nekrotisierende Skleritis ohne Entzündung bekannt, ist im Allgemeinen asymptomatisch (ohne Symptome), kann jedoch schmerzlose Augenreizungen und Rötungen verursachen. Im Laufe der Zeit kann Skleromalacia perforans jedoch zu einem abnormalen Anstieg des inneren Augendrucks führen, was zu Sehstörungen und in sehr seltenen Fällen zu spontanen Augenrupturen führt.
Kreative RF / Getty ImagesScleromalacia perforans tritt am häufigsten bei älteren Menschen mit langjährigen Autoimmunerkrankungen wie rheumatoider Arthritis auf. Bei frühzeitiger Erkennung kann Scleromalacia perforans mit Immunsuppressiva und entzündungshemmenden Arzneimitteln behandelt werden, obwohl das Ansprechen auf die Behandlung bestenfalls unterschiedlich ist.
Symptome
Bei den meisten Menschen ist die Skleromalazie perforans völlig asymptomatisch und wird nur durch die Entwicklung gelblicher oder grauer Flecken oder Knötchen auf der Sklera (typischerweise in beiden Augen) erkannt.Menschen mit dieser Krankheit klagen häufig über Augenrötung, Trockenheit und Reizung, haben aber ansonsten keinen Verlust des Sehvermögens.
Mit fortschreitender Krankheit können die Knötchen jedoch zum Absterben des darunter liegenden Gewebes führen, was als sklerale Nekrose bezeichnet wird. Mit der Zeit beginnen sich die Skleragewebe zu trennen und zu vergießen, wobei die darunter liegende Gefäßschicht des Auges (das so genannte Uvealgewebe) freigelegt bleibt.
Wenn dies auftritt, kann sich Skleromalazie perforans mit einer Kaskade von Augenproblemen manifestieren, einschließlich:
- Astigmatismus (Veränderungen der Augenform)
- Staphylom (Ausbeulung an der Schwachstelle des Augapfels)
- Vordere Uveitis (Entzündung der mittleren Augenschicht, Uvea genannt)
- Katarakt (Trübung des Auges)
- Glaukom (erhöhter innerer Augendruck)
Einige dieser Komplikationen, wie Katarakte und Glaukom, treten als Folge der langfristigen Anwendung von Kortikosteroiden bei Menschen mit Autoimmunerkrankungen auf.
Ungefähr 60% der Menschen mit Skleromalazie perforans leiden unter einem gewissen Grad an Sehverlust.
In äußerst seltenen Fällen kann das Ausdünnen der Augenschichten zu einem spontanen Bruch des Augapfels führen, der als globale Perforation bezeichnet wird. Obwohl dies am häufigsten bei Menschen mit schwerem Glaukom auftritt, kann es aufgrund der Anfälligkeit des dünner werdenden Augengewebes auch sehr selten mit nur geringfügigen Traumata auftreten.
Bei nicht angemessener Behandlung kann eine globale Perforation bei Menschen mit Skleromalazie perforans nicht nur zur Erblindung, sondern auch zum Verlust des Auges selbst führen.
Ursachen
Scleromalacia perforans tritt am häufigsten bei älteren Frauen mit langjähriger rheumatoider Arthritis (einer Autoimmunform der Arthritis) auf. Andere Autoimmunerkrankungen, die eng mit der Krankheit verbunden sind, umfassen Spondylitis ankylosans, Lupus, Gicht und Granulomatose mit Polyangiitis.
Die Ursache der Skleromalazie ist noch unbekannt, es wird jedoch angenommen, dass sie auf die allmähliche Anhäufung von Immunkomplexen im Auge zurückzuführen ist. Immunkomplexe sind abnormale Cluster von Molekülen, die durch die Bindung von Autoimmunantikörpern an Antigene in Geweben (in diesem Fall Skleragewebe) verursacht werden.
Der Aufbau von Immunkomplexen kann strukturelle Veränderungen der Sklera sowie die allmähliche Verstopfung winziger Blutgefäße in der darunter liegenden Aderhaut verursachen. Es ist die dauerhafte Verstopfung dieser Gefäße, die den Gewebetod verursacht.
Obwohl Skleromalazie perforans weitgehend als Krankheit älterer Menschen angesehen wird, deutet das langsame Fortschreiten der Störung in Verbindung mit dem Fehlen bemerkenswerter Symptome darauf hin, dass sie möglicherweise weit vor dem 50. Lebensjahr beginnt.
Seltener ist Skleromalazie perforans mit Infektionen und Zuständen verbunden, die die Sklera direkt schädigen, einschließlich Herpes zoster ophthalmicus, Augensyphilis und Transplantat-gegen-Wirt-Krankheit (GvHD).
Diagnose
Scleromalacia perforans wird am häufigsten von einem Familienmitglied entdeckt, wenn es sich selbst im Spiegel oder während einer routinemäßigen Augenuntersuchung betrachtet. Die gelblichen oder grauen Flecken können manchmal einer bläulich-schwarzen Ausbuchtung weichen, wenn das Ablösen (Ablösen) von Skleragewebe die darunter liegende Aderhautschicht sichtbar macht.
Scleromalacia perforans kann von einem Augenarzt mit der Kombination einer körperlichen Untersuchung des Auges und einer Spaltlampe (ein Mikroskop, das das Innere des Auges mit einem hochintensiven Lichtstrahl sichtbar macht) diagnostiziert werden. Die Spaltlampe zeigt im Allgemeinen eine Verringerung der Anzahl und Größe der Blutgefäße im Augenhintergrund, wodurch das Gewebe ein fast porzellanweißes Aussehen erhält.
In den meisten Fällen kann Skleromalazie perforans allein aufgrund klinischer Symptome diagnostiziert werden, insbesondere wenn eine Autoimmunerkrankung in der Vergangenheit aufgetreten ist.
Labortests
Wenn die Ursache ungewiss ist, können Blutuntersuchungen durchgeführt werden, um andere mögliche Ursachen auszuschließen. Dazu gehören die Anzahl der weißen Blutkörperchen, C-reaktive Proteinuntersuchungen und die Erythrozytensedimentationsrate (ESR). Erhöhte Werte von diesen weisen darauf hin, dass eine Infektion oder ein Entzündungsprozess beteiligt ist, von denen keiner von Natur aus mit Skleromalazie perforans assoziiert ist.
Wenn andererseits eine Person mit Symptomen einer Skleromalazie perforans keine Autoimmunerkrankung in der Vorgeschichte hat, sollte ein Serum-Autoantikörper-Screening durchgeführt werden, um festzustellen, ob eine nicht diagnostizierte Autoimmunerkrankung vorliegt.
Es gibt keine Blutuntersuchungen, die eine Skleromalazie perforans diagnostizieren können.
Bildgebende Untersuchungen
Gelegentlich kann eine Computertomographie (CT) angeordnet werden, wenn eine Augenuntersuchung nicht genügend Beweise für die Krankheit liefert. Der Scan zeigt normalerweise Verkalkungsbereiche (Kalziumablagerungen), in denen Skleragewebe abgestoßen und verdünnt wurden.
Die Fluoreszenzangiographie, eine Technik zur Kartierung von Blutgefäßen mit einem injizierten Fluoreszenzfarbstoff, kann dabei helfen, festzustellen, ob eine dauerhafte Gefäßobstruktion vorliegt oder ob der Zustand nur vorübergehend ist.
Behandlung
Die Behandlung von Skleromalazie perforans kann schwierig sein, zumal sie normalerweise nur diagnostiziert wird, wenn die Krankheit fortgeschritten ist und bereits eine irreparable Verletzung der Augen aufgetreten ist. Trotzdem können bestimmte Behandlungen das Fortschreiten der Krankheit verlangsamen oder stoppen.
Zu den üblicherweise verwendeten Behandlungen und Verfahren gehören die folgenden.
- Nichtsteroidale Antiphlogistika (NSAIDs): Obwohl Skleromalazie perforans nicht entzündlich ist, sind viele der Ursachen und Komplikationen der Krankheit entzündlich. NSAIDs wie Advil (Ibuprofen), Ocufen (Flurbiprofen) und Tivorbex (Indomethacin) gehören zu den üblicherweise verwendeten Arzneimitteloptionen.
- Immunmodulatoren: Da Skleromalazie perforans weitgehend durch Autoimmunität ausgelöst wird, können Immunmodulatoren verwendet werden, um die Autoimmunantwort zu unterdrücken und das Fortschreiten der Krankheit zu verhindern. Zu den Optionen gehören Cytoxan (Cyclophosphamid), Methotrexat, Imuran (Azathioprin) und CellCept (Mycophenolatmofetil) sowie biologische Arzneimittel wie Enbrel (Etanercept), Remicade (Infliximab), Rituxan (Rituximab) und Kineret (Anakinra).
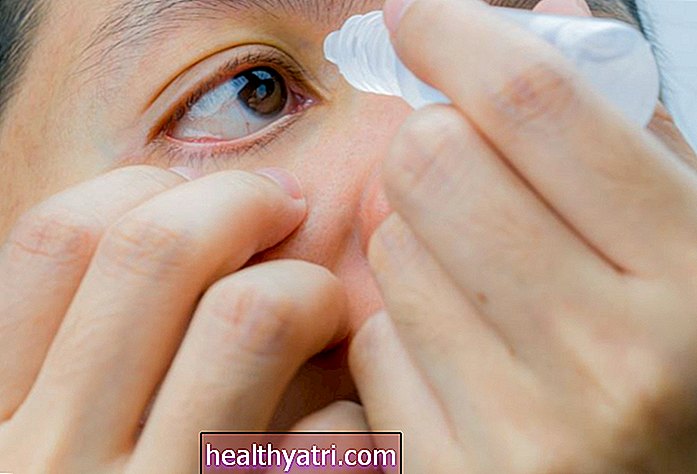
- Topische Wirkstoffe: Scleromalacia perforans ist durch Augentrockenheit, Rötung und Reizung gekennzeichnet und profitiert im Allgemeinen von der Schmierung von Augentropfen. Einige Ärzte verschreiben Augentropfen mit Natriumversenat, um die Verschlechterung des Kollagens in der Sklera und das langsame Ablösen zu verhindern (obwohl die tatsächlichen Vorteile der Behandlung unbekannt bleiben). Gleiches gilt für topisches Cyclosporin A.
- Skleratransplantation: In dem seltenen Fall, dass eine globale Perforation auftritt, kann eine Operation durchgeführt werden, um den gebrochenen Bereich mit Skleragewebe eines Transplantatspenders zu flicken. Der Nutzen der Operation muss gegen mögliche Folgen abgewogen werden, da das Risiko einer weiteren Nekrose und Ausdünnung erhöht ist.
Prognose
Wie bei der Behandlung von Scleromalacia perforans kann die Prognose der Krankheit sehr unterschiedlich sein. Sie hängt vom Alter und der allgemeinen Gesundheit einer Person bis hin zu einer Vielzahl von Risikofaktoren ab, die Astigmatismus, Katarakt, Glaukom und andere Augenerkrankungen beeinflussen. Bei den meisten Menschen mit Komplikationen im späteren Stadium tritt aufgrund von Astigmatismus eine allmähliche Verringerung des Sehvermögens auf.
Die größte Sorge ist wohl die zugrunde liegende Autoimmunerkrankung, die die Krankheit antreibt. Oft ist das Fortschreiten der Skleromalazie perforans ein Signal dafür, dass auch die Grunderkrankung fortschreitet.
Ein solches Beispiel ist die rheumatoide Arthritis, bei der die Ansammlung von Immunkomplexen im gesamten Körper zu einer rheumatoiden Vaskulitis (Entzündung und Verengung der Blutgefäße) führen kann. Die symptomatische Skleromalazie perforans geht häufig einer rheumatoiden Vaskulitis voraus und kann als rote Fahne für schwere Erkrankungen dienen.
Wenn sie nicht mit immunmodulatorischen Medikamenten behandelt werden, sterben zwischen 36% und 45% der Menschen mit Skleritis und rheumatoider Arthritis innerhalb von drei Jahren (im Vergleich zu nur 18% der Menschen mit nur rheumatoider Arthritis). Die Todesursache ist normalerweise die Vaskulitis, die beiden Erkrankungen gemeinsam ist.
Ein Wort von Verywell
Scleromalacia perforans ist eine seltene, aber schwerwiegende Erkrankung, insbesondere bei älteren Erwachsenen, bei denen bereits ein erhöhtes Risiko für Sehverlust besteht. Wie bei den meisten Krankheiten ist die Früherkennung von Skleromalazie perforans mit besseren Ergebnissen verbunden.
Daher sollten Sie niemals die Verfärbung des Weiß der Augen ignorieren oder sie als "normalen Teil des Alterns" betrachten. Lassen Sie sie von einem Augenarzt (und nicht von einem Optiker oder Optiker) untersuchen, auch wenn Sie keine Risikofaktoren für die Krankheit haben, wie z. B. Alter, weibliches Geschlecht oder Autoimmunerkrankung.

.jpg)