Der menschliche Körper reagiert auf viele verschiedene Arten auf Autoimmunerkrankungen - Zustände, bei denen das körpereigene Immunsystem sein eigenes gesundes Gewebe angreift. Abhängig von Ihrer Erkrankung kann eine Autoimmunerkrankung eine Vielzahl von Körperbereichen betreffen, einschließlich Gelenken, Muskeln und Organen. Autoimmunerkrankungen betreffen häufig auch die Haut.
Es gibt viele verschiedene Arten von Autoimmunerkrankungen der Haut, und jede ist einzigartig in der Art der Symptome, die sie verursachen, ihren spezifischen Ursachen und Risikofaktoren sowie in der Art und Weise, wie sie diagnostiziert und behandelt werden. Hier ist, was Sie über Arten, Symptome, Ursachen und Behandlung von Autoimmunerkrankungen wissen müssen.
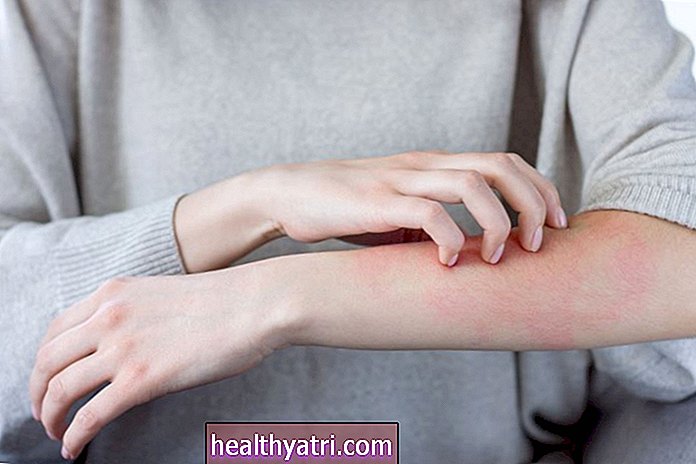
Anupong Thongchan / EyeEm / Getty ImagesArten von Autoimmunerkrankungen der Haut
Es gibt viele verschiedene Arten von Autoimmunerkrankungen der Haut, die durch das Immunsystem verursacht werden, das gesunde Hautzellen angreift.
Schuppenflechte
Psoriasis führt dazu, dass das Immunsystem überaktiv wird und das Wachstum der Hautzellen beschleunigt. Hautzellen bilden sich in Schichten roter Plaques, die mit weißen Schuppen bedeckt sind. Plaques können sich überall am Körper ansammeln, treten jedoch am häufigsten auf der Kopfhaut, dem unteren Rücken, den Ellbogen und den Knien auf.
Die Krankheit tritt in der Regel in Familien auf, und es ist nicht ungewöhnlich, dass mehrere Familienmitglieder sie haben. Im Jahr 2013 waren 7,4 Millionen amerikanische Erwachsene von Psoriasis betroffen, und diese Zahl wächst weiter.
Psoriasis tritt normalerweise im frühen Erwachsenenalter auf, kann jedoch jeden betreffen, unabhängig vom Alter. Bei den meisten Menschen betrifft die Psoriasis nur wenige Körperbereiche. Schwere Psoriasis kann große Bereiche des Körpers bedecken. Hautplaques von Psoriasis heilen und kehren dann zu verschiedenen Zeiten in Ihrem Leben zurück.
Sklerodermie
Sklerodermie ist eine Bindegewebserkrankung, die durch Verdickung und Verhärtung der Haut gekennzeichnet ist. Bindegewebe ist das Gewebe, das alle Arten von Körpergewebe verbindet, unterstützt und trennt. Sklerodermie ist entweder lokalisiert oder systemisch.
Bei lokalisierter Sklerodermie betrifft die Krankheit hauptsächlich die Haut, kann aber auch Knochen und Muskeln betreffen. Systemische Sklerodermie betrifft mehr als Haut, Knochen und Muskeln - sie kann die inneren Organe betreffen, einschließlich Herz, Lunge, Verdauungstrakt, Nieren und mehr. Der Schweregrad und das Ergebnis der Sklerodermie unterscheiden sich von Person zu Person.
Laut der Scleroderma Foundation leben schätzungsweise 300.000 Amerikaner mit Sklerodermie, und ein Drittel von ihnen leidet an systemischer Sklerodermie. Männer und Frauen sind beide gefährdet, aber 80% der Fälle sind Frauen.
Während die Krankheit jeden unabhängig vom Alter betreffen kann, wird systemische Sklerodermie typischerweise im Alter zwischen 30 und 50 Jahren diagnostiziert, und lokalisierte Sklerodermie tritt vor dem 40. Lebensjahr auf.
Lupus der Haut
Hautlupus - auch Hautlupus genannt - ist eine Autoimmunerkrankung der Haut, bei der das Immunsystem gesunde Hautzellen angreift und die Haut schädigt. Hautsymptome sind Rötung, Juckreiz, Schmerzen und Narben.
Laut der Lupus Foundation of America entwickeln ungefähr zwei Drittel der Menschen mit systemischem Lupus erythematodes (SLE-Lupus) Hautlupus. Hautlupus tritt auch allein auf. SLE Lupus ist die schwerwiegendste Art von Lupus, die Gelenke, Gehirn, Nieren, Herz, Blutgefäße und mehr betrifft.
Während Hautlupus nicht geheilt werden kann, kann er effektiv behandelt werden. Die Behandlung umfasst Medikamente, Hautschutz und Änderungen des Lebensstils.
Dermatomyositis
Dermatomyositis ist eine Autoimmunerkrankung, die hauptsächlich die Muskeln betrifft, aber auch die Haut. Es hängt mit Polymyositis zusammen, einer anderen Autoimmunerkrankung, die Muskelschwäche, Schmerzen und Steifheit verursacht. Menschen mit solchen Muskelstörungen können auch Schluckbeschwerden und Atemnot haben.
Dermatomyositis und Polymyositis weisen ähnliche Symptome auf, aber Dermatomyositis unterscheidet sich durch einen Hautausschlag, der normalerweise im oberen Teil des Körpers auftritt. Dermatomyositis verursacht auch eine Verdickung und Straffung der Haut und purpurfarbene Augenlider.
Die Kindheitsform der Dermatomyositis unterscheidet sich von der Erwachsenenform. Juvenile Dermatomyositis (JDM) verursacht Fieber, Müdigkeit, Hautausschlag und Muskelschwäche. Die meisten Ursachen für JDM beginnen zwischen dem 5. und 10. Lebensjahr, und JDM betrifft doppelt so viele Mädchen wie Jungen.
Behcet-Krankheit
Behcet-Krankheit ist eine seltene Erkrankung, die im gesamten Körper Blutgefäßentzündungen verursacht. Die Erkrankung verursacht Mundschmerzen, Augenentzündungen, Hautausschläge und Genitalläsionen.
Laut der Cleveland Clinic sind in den USA 7 von 100.000 Menschen von der Behcet-Krankheit betroffen. Sie ist weltweit weitaus häufiger. Jeder kann in jedem Alter an Behcet-Krankheit erkranken, aber die Symptome beginnen oft zwischen dem 20. und 30. Lebensjahr.
Der Schweregrad von Behcet ist von Person zu Person unterschiedlich. Die Symptome können kommen und gehen, und bei Menschen mit dieser Erkrankung können Remissionsperioden (bei denen die Krankheit aufhört oder sich verlangsamt) und Aufflackern (hohe Krankheitsaktivität) auftreten. Während der Zustand nicht geheilt werden kann, können verschiedene Behandlungen helfen, ihn zu behandeln.
Okulares cicatriciales Pemphigoid
Das cicatriciale Pemphigoid (OCP) des Auges ist eine seltene Autoimmunerkrankung, die sowohl die Haut als auch die Schleimhaut der Augen betrifft, insbesondere die Bindehaut - das klare Gewebe, das den weißen Teil der Augen und die Innenseite der Augenlider bedeckt.
Menschen mit OCP entwickeln Blasen auf der Haut und Narben an der Bindehaut. Blasen sind schmerzhaft und sickern und können sich auf Haut, Mund, Nase, Darm, Augen und Genitalien entwickeln.
Bei OCP greifen die weißen Blutkörperchen die Haut und die Schleimhäute an. Menschen mit dieser Erkrankung können mehr als eine Hautstelle haben und beide Augen können betroffen sein.
OCP ist eine systemische Autoimmunerkrankung und muss langfristig behandelt werden. Es wird mit Medikamenten behandelt, um das Immunsystem zu beruhigen und den Autoimmunprozess zu stoppen oder zu verlangsamen. Die Behandlung ist wichtig, damit die Erkrankung keine Narbenbildung an der Bindehaut und keinen Verlust des Sehvermögens verursacht.
Pemphigus
Pemphigus ist eine Autoimmunerkrankung der Haut, die mit Eiter gefüllte Blasen oder Beulen verursacht. Diese Blasen entwickeln sich häufig auf der Haut, können aber auch in den Schleimhäuten auftreten. Pemphigus-Blasen können schmerzhaft, geschwollen und juckend sein.
Pemphigus kann jeden Menschen jeden Alters betreffen, wird jedoch meist bei Menschen im Alter von 40 bis 60 Jahren diagnostiziert. Er ist bei Kindern selten.
Pemphigus kann lebensbedrohlich sein, wenn er nicht behandelt wird. Die Behandlung, am häufigsten mit Kortikosteroiden, kann die Erkrankung behandeln.
Epidermolysis bullosa
Es gibt viele Formen der Epidermolysis bullosa, aber nur eine ist Autoimmun - Epidermolysis bullosa Acquisita (EBA). Alle Formen der Erkrankung führen dazu, dass sich mit Flüssigkeit gefüllte Blasen als Reaktion auf Verletzungen entwickeln, die normalerweise keine Reaktion hervorrufen.
EBA verursacht Blasen an Händen und Füßen sowie in den Schleimhäuten. Die Diagnose dieses Zustands kann eine Herausforderung sein, aber ein charakteristisches Merkmal der EBA ist, dass sie Erwachsene in den Dreißigern und Vierzigern betrifft.
Eine zugrunde liegende Ursache für EBA ist unbekannt. Forscher glauben jedoch, dass eine genetische Komponente beteiligt sein könnte, da die Erkrankung mehrere Familienmitglieder betreffen kann.
Bullöses Pemphigoid
Bullöses Pemphigoid ist eine seltene Autoimmunerkrankung der Haut, die große, flüssige Blasen verursacht. Diese Blasen entwickeln sich häufig an Armen, Beinen, Rumpf und im Mund.
Laut der Cleveland Clinic betrifft bullöses Pemphigoid hauptsächlich Menschen über 60 Jahre, kann aber auch bei jüngeren Menschen auftreten. Es ist in der westlichen Welt häufiger anzutreffen und betrifft Männer und Frauen gleichermaßen.
Bullöses Pemphigoid tritt auf, wenn das Immunsystem die dünne Schicht des Hautgewebes direkt unter der äußeren Schicht angreift. Manchmal verschwindet der Zustand von selbst, aber es kann auch viele Jahre dauern, bis er behoben ist.
Die Behandlung kann helfen, Blasen zu heilen, Juckreiz zu lindern, Hautentzündungen zu reduzieren und das Immunsystem zu unterdrücken. Aber bullöses Pemphigoid kann lebensbedrohlich sein, insbesondere bei älteren Menschen mit gesundheitlichen Problemen.
Symptome einer Autoimmunerkrankung der Haut
Die Haut ist das größte Organ Ihres Körpers. Es dient als Schutzbarriere für den Körper gegen Trauma und hilft auch bei vielen Körperfunktionen wie der Regulierung der inneren Körpertemperatur.
Während die Haut aus fünf verschiedenen Hautschichten besteht, sind die beiden oberen am häufigsten von Autoimmunerkrankungen der Haut betroffen. Die oberste Schicht wird Epidermis genannt und ist die äußerste Schicht. Die darunter liegende Schicht ist die Dermis und enthält lebenswichtige Zellen, Gewebe und Strukturen.
Diese beiden Schichten werden mit Proteinen und anderen Strukturen zusammengehalten. Bei einer Trennung der beiden Schichten können sich Blasen bilden. Diese Blasen können klein oder groß sein und Flüssigkeit enthalten, die abgestorbene oder beschädigte Haut enthält.
Einige Blasen entstehen durch Hautverletzungen. Bei Autoimmunerkrankungen der Haut bilden sich Blasen, weil der Körper Antikörper gebildet hat, die Proteine angreifen, die für die Gesundheit und Funktion der Haut erforderlich sind. Manchmal können Blasen aufbrechen und zu offenen Wunden werden.
Bei anderen Autoimmunerkrankungen der Haut können sich auch Läsionen auf den Schleimhäuten bilden - der Speiseröhre, dem Hals, der Innenseite des Mundes und der Nasenwege, den Genitalien und dem Anus. Blasen können auch Magen-Darm-Blutungen und Probleme beim Schlucken und Atmen verursachen.
Erkrankungen wie Psoriasis verursachen ein Überwachsen der Hautzellen, die sich auf der Hautoberfläche ansammeln. Diese Plaques können brennen, stechen und jucken.
Andere Symptome von Autoimmunerkrankungen der Haut sind:
- Chronische Müdigkeit
- Hautentzündung (Schwellung)
- Kleine Flecken roter, schuppiger Haut
- Hautnarben
- Trockene, rissige Haut, die bluten oder jucken kann
- Verdickte, narbige und geriffelte Nägel
- Steife und geschwollene Gelenke
Ursachen
Autoimmunerkrankungen der Haut treten auf, weil das körpereigene Immunsystem sein eigenes gesundes Gewebe angreift. Das Immunsystem würde normalerweise Antikörper produzieren - Proteine, die gegen Bakterien, Viren und Toxine reagieren.
Wenn diese Antikörper gesundes Gewebe angreifen, werden sie als Autoantikörper bezeichnet. Bei Autoimmunerkrankungen der Haut greifen Autoantikörper Hautzellen oder Kollagengewebe an. Genaue Gründe für Fehlfunktionen des Immunsystems bei Autoimmunerkrankungen der Haut sind nicht bekannt.
Die Forscher verknüpfen eine Vielzahl von Auslösern für die Entwicklung dieser Zustände, darunter ultraviolette Strahlung (von der Sonne), Hormone, Infektionen und bestimmte Lebensmittel. Einige verschreibungspflichtige Medikamente können eine Rolle bei der Entwicklung dieser Störungen spielen. Stress kann auch Autoimmunerkrankungen der Haut auslösen.
Forscher glauben, dass einige Menschen eine genetische Veranlagung für bestimmte Autoimmunerkrankungen der Haut haben. Menschen mit bestimmten Genen haben ein erhöhtes Risiko für die Entwicklung eines bestimmten Hautzustands, jedoch nur, wenn andere Auslöserfaktoren vorliegen.
Diagnose
Wenn Ihr Arzt der Meinung ist, dass Sie möglicherweise an einer Autoimmunerkrankung der Haut leiden, werden Sie nach einer detaillierten Anamnese und Symptomanamnese gefragt und eine körperliche Untersuchung Ihrer Haut durchgeführt. Eine Diagnose kann durch Blutuntersuchungen und / oder eine Hautbiopsie bestätigt werden.
Blutuntersuchungen können Autoantikörper aufdecken, die mit einer bestimmten Autoimmunerkrankung der Haut verbunden sind. Durch Aufdecken, welches Autoantikörperprotein die Hautsymptome verursacht hat, kann eine genaue Diagnose gestellt werden.
Bei einer Hautbiopsie wird eine kleine Probe des betroffenen Gewebes entnommen, die unter einem Mikroskop untersucht werden soll, um nach bestimmten Befunden zu suchen, die auf einen bestimmten Zustand hinweisen.Viele Autoimmunerkrankungen der Haut werden mithilfe der direkten Immunfluoreszenz (DIF) zum Testen einer Hautbiopsieprobe diagnostiziert.
DIF gilt als Goldstandard für die Diagnose verschiedener Arten von Autoimmunerkrankungen der Haut, einschließlich Hautlupus, cicatricialem Augenpemphigoid, Pemphigus, Epidermolysis bullosa und bullösem Pemphigoid.
DIF verwendet einen speziellen Farbstoff, um die Probe zu färben, sodass Autoantikörper unter einem speziellen Mikroskoptyp sichtbar sind. Durch Bestätigung des spezifischen vorhandenen Antikörpers kann die korrekte Autoimmunerkrankung der Haut diagnostiziert werden.
Behandlung
Die Behandlung von Autoimmunerkrankungen der Haut umfasst die Behandlung von Symptomen, die Verlangsamung der Überaktivität des Immunsystems und die Verhinderung von Komplikationen, die mit diesen Erkrankungen verbunden sind. Je weniger Hautsymptome weniger verbreitet sind, desto einfacher ist es im Allgemeinen, Ihre Autoimmunerkrankung der Haut zu behandeln.
Die am häufigsten verschriebenen Behandlungen für Autoimmunerkrankungen der Haut sind Kortikosteroide wie Prednison. Diese Medikamente ahmen die Wirkung von Hormonen nach, die Ihr Körper auf natürliche Weise produziert, um Entzündungen zu unterdrücken.
Kortikosteroide sind wirksame Therapien, können jedoch nicht über einen längeren Zeitraum angewendet werden, da sie schwerwiegende Nebenwirkungen verursachen können.
Zusätzliche Therapien für Autoimmunerkrankungen der Haut umfassen Immunsuppressiva. Diese Medikamente sollen das Immunsystem unterdrücken oder die Auswirkungen eines überaktiven Immunsystems verringern. Immunsuppressiva können allein oder kombiniert verabreicht werden.
Immunsuppressiva zur Behandlung von Autoimmunerkrankungen der Haut umfassen:
- Janus-Kinase-Inhibitoren wie Xeljanz (Tofacitinib)
- Calcineurin-Inhibitoren wie Cyclosporin
- Zytostatika wie Cytoxan (Cyclophosphamid), Imuran (Azathioprin) und Methotrexat
- Biologika wie Orencia (Abatacept) und Humira (Adalimumab)
- Monoklonale Antikörpertherapien wie Simulect (Basiliximab)
Ihr Arzt kann Ihnen auch topische Salben empfehlen, um Hautsymptome und Schmerzen zu lindern. Die UV-Lichttherapie kann Erkrankungen wie Psoriasis behandeln, um die Hautsymptome zu lindern. Und weil Stress viele dieser Zustände verschlimmern kann, werden Stressbewältigungstechniken wahrscheinlich Teil Ihres Behandlungsplans sein.
Ein Wort von Verywell
Das Leben mit Autoimmunerkrankungen der Haut kann eine Herausforderung sein, insbesondere weil diese Bedingungen gut sichtbar sein können. Darüber hinaus können sich die Auswirkungen dieser Erkrankungen nachhaltig auf Ihr körperliches und geistiges Wohlbefinden auswirken.
Wenn bei Ihnen Symptome einer Autoimmunerkrankung der Haut auftreten, wenden Sie sich an Ihren Arzt. Sie können Ihnen helfen, herauszufinden, was Symptome verursacht, und Sie mit geeigneten Behandlungen beginnen.
Eine frühzeitige Diagnose und Behandlung sind entscheidend, damit Sie weiterhin eine gute Lebensqualität genießen können. Und sobald neue Behandlungen verfügbar werden, werden sich die Aussichten für Menschen mit Autoimmunerkrankungen der Haut weiter verbessern.
.jpg)