Chronische Schmerzen gelten in Amerika als Epidemie. Millionen von Menschen leben nicht nur damit. Wenn man die Behandlungskosten und den Produktivitätsverlust zusammenzählt, ergibt sich eine geschätzte wirtschaftliche Auswirkung von 635 Milliarden US-Dollar pro Jahr.
Viele der häufigsten chronischen Schmerzzustände sind bekannt, aber einige von ihnen wurden jahrzehntelang nicht erkannt und unterdiagnostiziert, so dass unzählige Menschen ohne angemessene Behandlung zurückblieben.
Die häufigsten chronischen Schmerzzustände in den USA sind:
- Migräne
- Reizdarmsyndrom (IBS)
- Arthrose (OA)
- Vulvodynia
- Kiefergelenksstörung (Kiefergelenk)
- Fibromyalgie
Zusammen betreffen diese sechs Bedingungen mehr als 150 Millionen Amerikaner.
Chronische Schmerzzustände definieren
Chronische Schmerzen dauern drei Monate oder länger und verursachen entweder erhebliche emotionale Belastungen oder funktionelle Behinderungen. Sie werden nicht durch eine andere chronische Erkrankung erklärt.
Migräne, IBS, Vulvodynie und Fibromyalgie werden als chronische primäre Schmerzzustände definiert, was bedeutet, dass sie Schmerzen beinhalten, die nicht auf andere Zustände zurückzuführen sind.
OA und TMJ gelten als chronische sekundäre muskuloskelettale Schmerzen, was bedeutet, dass Schmerzen aufgrund eines muskuloskelettalen Problems (Entzündung, Gelenkschädigung) ein eigenständiges Problem darstellen. Sie wurden aufgrund ihrer enormen Auswirkungen eingeschlossen, da ihr Hauptsymptom Schmerz ist. und weil primäre Behandlungen auf die Linderung von Schmerzen abzielen.
Einige Hauptursachen für chronische Schmerzen sind Krebs, Schmerzen im unteren Rückenbereich und Neuropathie (Schmerzen aufgrund von Nervenschäden). Sie wurden nicht in diese Liste aufgenommen, weil der Schmerz eine Folge eines anderen Zustands ist oder weil Schmerz nicht ihr Hauptsymptom ist.
Migräne
AsiaVision / Getty Images
US-Prävalenz: 39 Millionen Menschen; 12% der Bevölkerung
Weltweit ist Migräne die dritthäufigste Krankheit. Sie ist eine neurologische Erkrankung, die starke Kopfschmerzen und andere Symptome verursacht, die als „Aura“ bezeichnet werden. Mehr als 15 Migräneattacken pro Monat werden berücksichtigtchronische Migräne.
Symptome
Migräne tritt häufig in vier Phasen auf, von denen jede ihre eigenen Symptome aufweist.
- Prodrom: Heißhungerattacken, Verstopfung oder Durchfall, Stimmungsschwankungen, steife Muskeln, Müdigkeit, Übelkeit
- Aura: Visuelles Phänomen wie Blinklichter, Sehflecken oder teilweiser Sehverlust; Schwindel, Verwirrung, Kribbeln oder Taubheitsgefühl, Gerüche, die nicht da sind, Dinge hören, die nicht da sind, teilweise Lähmung
- Kopfschmerz: Pochender, pulsierender oder pochender Schmerz, normalerweise auf einer Seite des Kopfes; Empfindlichkeit gegenüber Licht und Ton, Übelkeit und Erbrechen, Hitze- und Kälteperioden, Schwindel, Traurigkeit oder Angst
- Postdrom: Müdigkeit, Stimmungsschwankungen, Muskelschmerzen, Schwindel, Konzentrationsschwierigkeiten
Ursachen und Auslöser
Es wird angenommen, dass Migräne durch genetische Faktoren und verschiedene Arten von Funktionsstörungen im Gehirn verursacht wird, einschließlich Schmerzwegen und Neurotransmittern (chemischen Botenstoffen).
Es wird angenommen, dass mehrere verschlimmernde Faktoren die Migräne selbst auslösen, wie zum Beispiel:
- Stress
- Hormonelle Veränderungen bei Frauen
- Nicht essen
- Wetterwechsel
- Unregelmäßigkeiten im Schlafplan
- Duftempfindlichkeit
- Koffein, Alkohol, MSG, Schokolade und andere Lebensmittel
- Dehydration
- Helles oder flackerndes Licht
Diagnose
Kein Test kann Migräne endgültig diagnostizieren, daher wird Ihr Arzt Ihre Symptome, Ihre Familienanamnese und Ihren Test berücksichtigen, um andere mögliche Ursachen für Symptome auszuschließen.
Möglicherweise erhalten Sie mehrere Blut- und Bildgebungsuntersuchungen, um Schlaganfall, Multiple Sklerose, Krampfanfälle, Schilddrüsenerkrankungen, Schwellungen des Sehnervs und eine Vielzahl anderer Erkrankungen festzustellen.
Wie wird Migräne diagnostiziert?Behandlung
Die Behandlung von Migräne kann Folgendes umfassen:
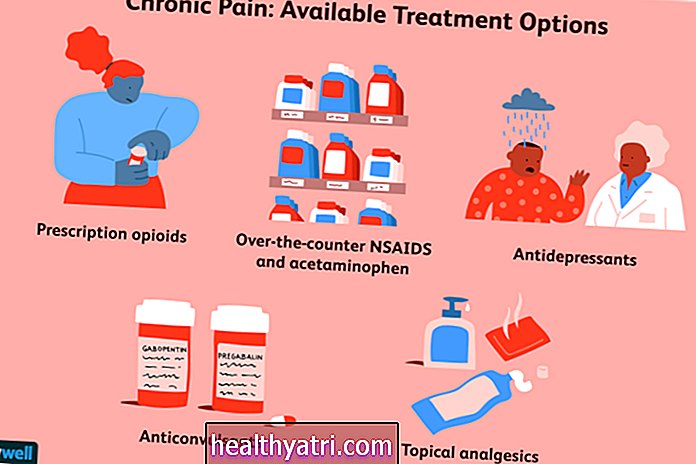
- Verschreibungspflichtige oder rezeptfreie Medikamente
- Injektionen von Anästhetika, Muskelrelaxantien oder Steroiden
- Intravenöse Infusionen von Anästhetika
- Transkranielle Magnetstimulation, bei der ein Gerät am Hinterkopf angebracht wird
- Ingwerpräparate
- Aromatherapie mit Lavendelöl
Möglicherweise können Sie auch lernen, wie Sie Ihre Migräne verhindern können.
Medikamente und Hausmittel gegen MigräneReizdarmsyndrom
Grace Cary / Getty Images
US-Prävalenz: 39 Millionen Menschen; 12% der Bevölkerung
Das Reizdarmsyndrom (IBS) wird als funktionelle gastrointestinale Störung eingestuft. Bauchschmerzen sind ein wichtiges Symptom, dessen Schweregrad von ärgerlich bis schwächend reicht.
Symptome
Die vorherrschenden Symptome von IBS sind:
- Bauchschmerzen
- Saurer Rückfluss
- Aufblähen
- Verminderter Appetit
- Durchfall und / oder Verstopfung
- Übermäßiges Aufstoßen
- Gasigkeit / Blähungen
- Sodbrennen
- Verdauungsstörungen
- Kloß im Hals (Globus)
- Übelkeit
Verschiedene Arten von IBS umfassen Durchfall-vorherrschend (IBS-D), Verstopfung-vorherrschend (IBS-C) oder alternierenden Typ (IBS-A) mit abwechselnden Episoden von Durchfall und Verstopfung.
IBS Anzeichen, Symptome und KomplikationenUrsachen
Die Ursachen von IBS sind nicht klar, aber es wird angenommen, dass es sich um eine Kombination aus:
- Genetik
- Darmmotilitätsprobleme
- Schmerzempfindlichkeit
- Entzündung
- Gestörte Kommunikation zwischen Gehirn und Darm
- Stress oder Trauma früh im Leben
- Depression oder Angst
- Infektionen des Verdauungstraktes
- Bakterienwachstum im Dünndarm
- Nahrungsmittelunverträglichkeiten oder -empfindlichkeiten
Diagnose
Kein Test kann IBS diagnostizieren, daher führen Ärzte Blutuntersuchungen durch, suchen nach Blut im Stuhl und verwenden manchmal bildgebende Tests wie Koloskopie, um andere mögliche Ursachen für Symptome auszuschließen. Zu den Diagnosekriterien gehören:
- Die Symptome treten mindestens einen Monat lang an mindestens einem Tag in der Woche auf
- Wiederkehrende Bauchschmerzen oder Beschwerden
Darüber hinaus müssen Sie mindestens zwei der folgenden Voraussetzungen erfüllen:
- Schmerzen durch Stuhlgang gelindert
- Der Beginn von Schmerzen hängt mit einer Änderung der Häufigkeit des Stuhlgangs zusammen
- Das Einsetzen von Schmerzen hängt mit einer Veränderung des Aussehens des Stuhls zusammen
Behandlung
IBS-Behandlungspläne sollten auf Ihre spezifischen Symptome und Auslöser zugeschnitten sein. Ein typischer Plan beinhaltet:
- Ernährungsumstellungen wie die Low-FODMAP-Diät
- Over-the-Counter-Abführmittel oder Medikamente gegen Durchfall
- Probiotische Ergänzungen
- Verschreibungspflichtige IBS-Medikamente
- Verschreibungspflichtige krampflösende Mittel, Antibiotika oder Antidepressiva
- Kognitive Verhaltenstherapie (CBT)
- Enterisch beschichtete Pfefferminzölzusätze
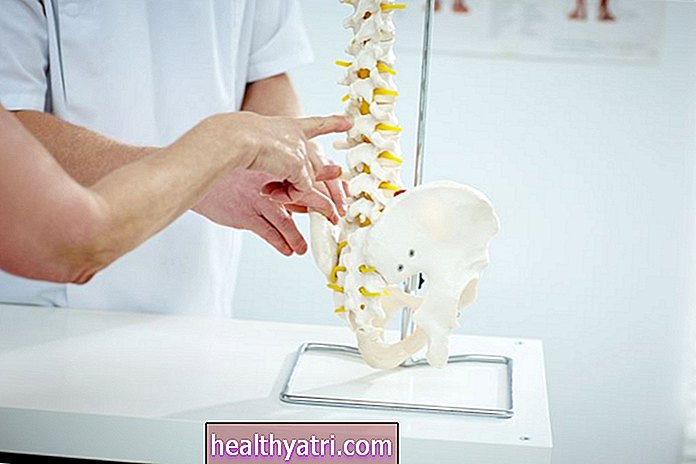
Arthrose
SMC Images / Getty Images
US-Prävalenz: 32,5 Millionen Menschen; 10% der Bevölkerung
Die häufigste Form der Arthritis, die Arthrose, ist der Abbau von Knorpel, einem flexiblen Gewebe in den Gelenken, das es Ihren Knochen ermöglicht, übereinander zu gleiten.
Symptome
Die Symptome von OA werden durch den Verlust von Knorpel in den Gelenken und die Degeneration der Gelenke selbst verursacht. Zu den primären OA-Symptomen gehören:
- Gelenkschmerzen und Steifheit
- Begrenzte Bewegungsfreiheit
- Entzündung
Die am häufigsten betroffenen Gelenke sind der Nacken, der untere Rücken, die Knie, die Hüften, die Schultern oder die Finger.
Anzeichen, Symptome und Komplikationen von OAUrsachen und Risikofaktoren
OA wird oft als "Verschleiß" Arthritis bezeichnet und galt früher als unvermeidlicher Bestandteil des Alterns. Experten wissen jedoch jetzt, dass eine Kombination vieler Faktoren zusammen eine Verschlechterung des Knorpels und der Gelenke verursacht.
Obwohl die genaue Rolle dieser Ursachen für OA noch nicht klar ist, haben Experten mehrere Risikofaktoren identifiziert.
- Alter: Es ist häufiger ab 40 Jahren und insbesondere über 65 Jahren.
- Geschlecht: Es ist bei Männern bis zum Alter von 45 Jahren häufiger anzutreffen, danach ist es bei Frauen häufiger.
- Verletzung: Etwa 12% aller OA-Diagnosen gelten als posttraumatische Arthritis
- Genetik: Wenn Sie einen Elternteil oder ein Geschwister mit OA haben, ist die Wahrscheinlichkeit höher, dass Sie es bekommen.
- Lebensstilfaktoren: Übergewicht oder ein Job, der Ihre Gelenke zusätzlich belastet, erhöhen die Wahrscheinlichkeit, dass Sie eine OA entwickeln.
Diagnose
Wenn Sie Symptome haben, die auf OA hindeuten, wird Ihr Arzt wahrscheinlich eine körperliche Untersuchung durchführen, Blutuntersuchungen auf Entzündungsmarker anordnen und andere Ursachen ausschließen und Sie möglicherweise zu bildgebenden Tests wie Röntgenstrahlen oder Magnetresonanztomographie (MRT) schicken.
Die spezifischen diagnostischen Kriterien unterscheiden sich je nachdem, mit welchen Gelenken Sie Probleme haben.
Behandlung
OA-Behandlung kann umfassen:
- Verschreibungspflichtige und / oder rezeptfreie Medikamente zur Linderung von Schmerzen und Entzündungen
- Ergänzungsmittel, die die Gesundheit der Gelenke verbessern
- Topische Schmerzmittel
- Gelenkinjektionen
- Physiotherapie
- Akupunktur
- Gemeinsame Operationen und andere Verfahren
Vulvodynia
US-Prävalenz: Schätzungsweise 26 Millionen Menschen oder 8% der Bevölkerung, wobei viele Fälle nicht diagnostiziert wurden.
Vulvodynie ist ein chronischer Schmerz in der Vulva, dem äußeren Teil der weiblichen Genitalien. Es kann die Schamlippen, die Klitoris oder die Öffnung der Vagina beeinträchtigen und den Geschlechtsverkehr schmerzhaft machen.
Symptome
Die Symptome variieren, aber der Schmerz der Vulvodynie kann konstant sein oder kommen und gehen. Es wird oft als Brennen, Stechen, Jucken, Pochen oder Rauheit beschrieben. Die meisten Fälle fallen in eine von zwei Untergruppen: generalisierte Vulvodynie und lokalisierte Vulvodynie. Die lokalisierte Form ist häufiger.
Zu den Symptomen einer generalisierten Vulvodynie gehören:
- Schmerzen in der gesamten Vulva-Region, die sich manchmal auf das Perineum, den Mons pubis oder den inneren Oberschenkel ausbreiten
- Schmerzen können durch Druck oder Berührung ausgelöst werden oder nicht
- Während die meisten Fälle keine sichtbaren Befunde beinhalten, scheint das Vulva-Gewebe bei einigen Menschen entzündet zu sein
Zu den Symptomen einer lokalisierten Vulvodynie gehören:
- Schmerzen nur an einer Stelle
- Schmerzen, die durch Geschlechtsverkehr, gynäkologische Untersuchung, Tamponeinführung, enge Kleidung, Fahrradfahren, Motorradfahren oder Pferd ausgelöst werden
- Höhere Wahrscheinlichkeit für rotes, entzündetes Gewebe
Ursachen
Die Forscher haben die Ursache der Vulvodynie noch nicht aufgedeckt, es wurden jedoch mehrere mögliche Ursachen identifiziert, darunter:
- Allergische Reaktion auf Reizstoffe
- Überschüssige Oxalatkristalle im Urin
- Überempfindlichkeit gegen Hefe
- Reizung der Beckenbodenmuskulatur
- Nervenschäden
Vulvodynie tritt besonders häufig bei Menschen mit Fibromyalgie auf, was auf einen möglichen gemeinsamen zugrunde liegenden Mechanismus hinweist.
Es wird nicht angenommen, dass Vulvodynie mit irgendeiner Art von Infektion zusammenhängt, einschließlich sexuell übertragbarer Infektionen.
Diagnose
Die Diagnose einer Vulvodynie basiert auf Symptomen und schließt andere Zustände mit ähnlichen Symptomen aus, einschließlich Hauterkrankungen und sexuell übertragbarer Infektionen.
Ihr Arzt kann ein Wattestäbchen verwenden, um Druck auf mehrere Bereiche Ihrer Vulva auszuüben, um festzustellen, wo und wie sehr es weh tut. Je nach Aussehen der Haut kann eine Biopsie durchgeführt werden. Eine Kolposkopie, bei der die Vulva mit einem speziellen Instrument untersucht wird, kann ebenfalls bestellt werden.
Behandlung
Behandlungen für Vulvodynie zielen auf die Linderung von Symptomen ab und können Folgendes umfassen:
- Reizstoffe vermeiden
- Schmerzmittel
- Thema Schmerzmittel (Hormoncreme, topische Anästhetika)
- Muskeltherapie für den Beckenboden
- Neurostimulation
- Biofeedback
- Nervenblockaden-Injektionen
- Chirurgie
Viele Menschen mit chronischen Schmerzen haben mehr als eine Erkrankung. Zum Beispiel ist es nicht ungewöhnlich, dass jemand mit Fibromyalgie Kiefergelenk, Vulvodynie und / oder IBS hat.
Kiefergelenksstörung
stockdevil / Getty Images
US-Prävalenz: 10 Millionen Menschen; 3% der Bevölkerung
Die Kiefergelenksstörung (Kiefergelenksstörung) ist ein chronischer Kieferschmerz des Kiefergelenks oder der umgebenden Muskeln. Das Kiefergelenk verbindet Ihren Unterkiefer mit Ihrem Schädel.
Kiefergelenk ist der Name des Gelenks, wird jedoch häufig als Name der Erkrankung verwendet, die bei Kiefergelenksstörungen alternativ als Kiefergelenkserkrankung bezeichnet wird.
Symptome
Zu den Symptomen des Kiefergelenks gehören:
- Ausstrahlende Schmerzen im Kiefer, im Gesicht oder im Nacken
- Kiefersteifheit
- Beeinträchtigte Bewegungsfreiheit im Kiefer
- Schmerzhaftes Knallen oder Klicken mit Kieferbewegung
- Änderung der Bissausrichtung
Ursachen
Es wird angenommen, dass Kiefergelenk in einigen Fällen durch ein Trauma des Kiefers verursacht wird. Die Ursache der meisten Fälle ist jedoch nie bekannt. Die Erkrankung tritt häufiger bei Frauen auf, daher untersuchen Forscher einen möglichen Zusammenhang mit weiblichen Hormonen.
Kiefergelenk kann auch verknüpft sein mit:
- Zähneknirschen (Bruxismus)
- Angst, Stress oder Depression
- Strukturelle Anomalien im Kiefer
Diagnose
Die Diagnose des Kiefergelenks basiert auf Symptomen wie Schweregrad, Lage und Qualität der Schmerzen. Ihr Arzt kann Fragen stellen oder Tests anordnen, um andere mögliche Ursachen Ihrer Symptome auszuschließen, einschließlich Zahnproblemen, Migräne und Trigeminusneuralgie.
Ihr Arzt kann auch den Bewegungsumfang in Ihrem Kiefer beurteilen und die umgebenden Muskeln auf Empfindlichkeit prüfen. In einigen Fällen können sie Bildgebungstests bestellen.
Behandlung
Die Kiefergelenksbehandlung beginnt normalerweise konservativ und schreitet fort, wenn die Symptome nicht gelindert werden. Der erste Schritt ist die Selbstpflege, einschließlich:
- Den Kiefer ausruhen
- Weiche Lebensmittel essen
- Anwendung von Wärme auf den Kiefer
- Dehnübungen
- Entspannungstechniken
- Vermeiden Sie auslösende Verhaltensweisen wie Kieferknirschen oder Kaugummi
Ihr Arzt kann Ihnen eine Massagetherapie, eine Physiotherapie oder ein zahnärztliches Gerät empfehlen, um das Zusammenpressen oder Knirschen zu stoppen, insbesondere während Sie schlafen.
Der nächste Schritt ist die Medikation, die von rezeptfreien entzündungshemmenden Medikamenten (Ibuprofen, Naproxen) bis zu verschreibungspflichtigen Muskelrelaxantien und trizyklischen Antidepressiva reicht, die üblicherweise bei verschiedenen Schmerzzuständen verschrieben werden.
Schweres Kiefergelenk, das auf diese Behandlungen nicht gut anspricht, erfordert möglicherweise eine Operation, dies ist jedoch selten und umstritten.
Wenn eine Operation für Kiefergelenk verwendet wirdFibromyalgie
US-Prävalenz: Schätzungsweise 10 Millionen Menschen; 3% der Bevölkerung; Die meisten Fälle bleiben unerkannt
Fibromyalgie ist eine Erkrankung der „zentralen Sensibilisierung“, dh der Schmerz stammt von einem zentralen Nervensystem, das überempfindlich gegenüber Schmerzsignalen wird.
Symptome
Fibromyalgie kann mehr als 60 Symptome umfassen, wobei jede Person eine einzigartige Mischung erfährt. Hauptsymptome sind:
- Weit verbreitete Schmerzen, die schmerzen, stechen, brennen oder schießen können
- Schmerzen durch Reize, die keine Schmerzen verursachen sollten (Temperatur, Druck)
- Abnormale Nervenempfindungen wie Juckreiz, Kribbeln oder „Zings“ (Parästhesien)
- Schmerz, der sich um den Körper bewegt
- Kognitive Dysfunktion („Fibro-Nebel“)
- Erfrischender Schlaf
- Ermüden
- Empfindlichkeit gegenüber Licht, Lärm oder Duftstoffen
- Schwindel und Ohnmacht
Die Symptome können konstant sein oder Remissionen (wenn die Symptome leicht sind oder fehlen) und Fackeln (wenn die Symptome schwerwiegender sind) aufweisen.
Die große Liste der Fibromyalgie-SymptomeUrsachen
Die Ursachen der Fibromyalgie sind noch nicht bekannt. Mögliche Ursachen sind:
- Genetische Veranlagung: Die Zustandscluster in Familien.
- Sexualhormone: Frauen scheinen anfälliger zu sein, insbesondere in Zeiten hormoneller Schwankungen (Schwangerschaft, Wechseljahre).
- Alter: Während jeder Fibromyalgie entwickeln kann, wird diese am häufigsten im gebärfähigen Alter diagnostiziert.
- Stresslevel: Der Beginn einiger Fälle erfolgt während oder nach Perioden mit erhöhtem Stress.
Andere chronische Schmerzzustände können eine Ursache für Fibromyalgie sein. Untersuchungen legen nahe, dass das ständige Beschießen von Schmerzsignalen die Art und Weise, wie das Gehirn sie verarbeitet, verändern und zu einer zentralen Sensibilisierung führen kann.
Wer bekommt Fibromyalgie?Diagnose
Kein Blut- oder Bildgebungstest kann Fibromyalgie diagnostizieren. Ärzte diagnostizieren es auf zwei Arten.
- Tender-Point-Untersuchung: Auf 18 Punkte rund um den Körper wird Druck ausgeübt, um weit verbreitete Schmerzen und eine erhöhte Schmerzreaktion zu messen.
- Weit verbreiteter Schmerzindex und Symptomschweregradskala: Zwei Fragebögen bewerten das Ausmaß und die Art der Schmerzen und anderer Symptome. (Dies ist die neuere und bevorzugte Methode.)
Ihr Arzt wird wahrscheinlich auch Blutuntersuchungen und möglicherweise bildgebende Untersuchungen anordnen, um andere Erkrankungen auszuschließen.
Wie wird Fibromyalgie diagnostiziert?Behandlung
Die Behandlung mit Fibromyalgie sollte auf Ihre spezifischen Symptome und deren Schweregrad sowie auf bekannte Symptomauslöser zugeschnitten sein. Ein typisches Behandlungsschema beinhaltet:
- Verschreibungspflichtige Medikamente (Antidepressiva, Antikonvulsiva, Schmerzmittel)
- Topische Schmerzmittel
- Kognitive Verhaltenstherapie
- Mäßige, allmählich gesteigerte Bewegung
- Komplementäre Behandlungen (Akupunktur, Schröpfen, myofasziale Freisetzung)
- Achtsamkeitsmeditation
- Ergänzungen (Omega-3, Vitamin D, SAM-e, 5-HTP)
- Medizinisches Marihuana und Cannabidiol (CBD)
- Physiotherapie und Ergotherapie
- Änderungen des Lebensstils (Ernährung, Gewichtsverlust, Nichtrauchen)
Andere schwerwiegende chronische Schmerzzustände
Viele chronische Schmerzzustände sind besser bekannt als die oben genannten. In einigen Fällen (rheumatoide Arthritis, Multiple Sklerose) liegt dies daran, dass sie stärker behindert sind. In anderen Fällen liegt es daran, wie lange sie anerkannt wurden, oder an den erfolgreichen Bemühungen von Interessengruppen.
Andere wichtige chronische Schmerzzustände sind:
- Myofasziales Schmerzsyndrom: Eine Bindegewebserkrankung, die häufig mit Fibromyalgie verwechselt wird
- Gicht: Eine sehr schmerzhafte Arthritis
- Endometriose: Gewebe aus der Gebärmutter wachsen an anderen Stellen
- Interstitielle Blasenentzündung: Wird auch genanntschmerzhaftes Blasensyndrom
- Zentrales Schmerzsyndrom: Ergebnisse einer Schädigung des Nervensystems, wie z. B. eines Schlaganfalls
- Degenerative Bandscheibenerkrankung: Umfasst die Bandscheiben zwischen den Wirbeln in Ihrer Wirbelsäule
- Lupus: Eine Autoimmunerkrankung, die in vielen Formen auftritt
- Psoriasis-Arthritis: Eine Art von Arthritis, die die Haut betrifft
- Rheumatoide Arthritis: Die am meisten behindernde Form der Arthritis
- Multiple Sklerose: Beinhaltet eine Schädigung der Nerven
Zusammengenommen betreffen diese Bedingungen schätzungsweise 40 Millionen oder mehr Menschen.








.jpg)