Viele Amerikaner haben gesundheitliche Probleme, die Versicherungsunternehmen als bereits bestehende Bedingungen definieren können. Ein bereits bestehender Zustand ist ein bestehendes GesundheitsproblemVorSie beantragen eine Krankenversicherung oder melden sich bei einem neuen Krankenversicherungsplan an.
Wissenschaftsfotobibliothek - IAN HOOTON / Brand X Pictures / Getty ImagesLetztendlich sind private Versicherungsunternehmen und Krankenversicherungen Unternehmen, die sich auf ihr finanzielles Endergebnis konzentrieren. Es liegt daher in ihrem besten Interesse, Personen mit bereits bestehenden Bedingungen auszuschließen, eine Wartezeit vor Beginn der Deckung festzulegen oder höhere Prämien und Auslagen zu erheben, um Personen mit bereits bestehenden Bedingungen zu versichern, da diese Personen wahrscheinlich Kosten verursachen der Versicherer mehr in Schadenaufwendungen.
Solche Bestimmungen sind jedoch unpopulär und erschweren es den Menschen, eine Krankenversicherung zu erhalten, weshalb verschiedene staatliche und bundesstaatliche Vorschriften dieses Problem auf den meisten Versicherungsmärkten geregelt haben.
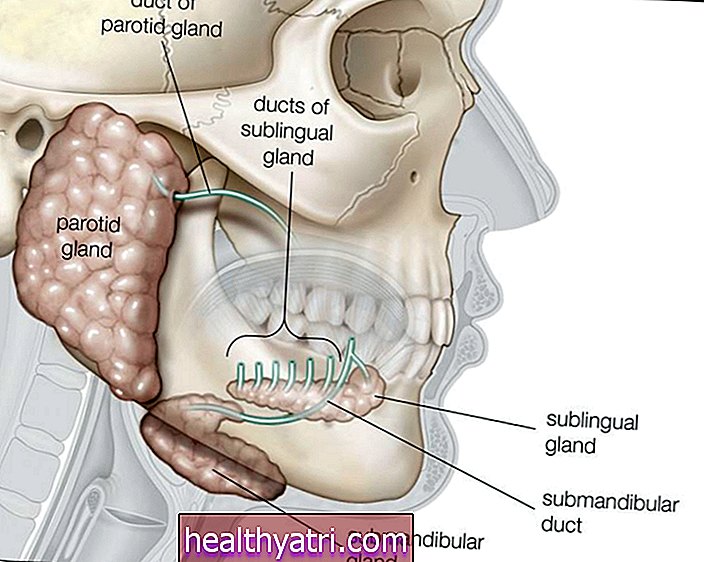
Eine bereits bestehende Erkrankung kann so häufig sein wie Bluthochdruck oder Allergien oder so schwerwiegend wie Krebs, Typ-2-Diabetes oder Asthma - chronische Gesundheitsprobleme, von denen ein großer Teil der Bevölkerung betroffen ist.
Vor 2014 konnte in den meisten Bundesstaaten ein individueller Marktgesundheitsplan (die Art, die Sie selbst kaufen, anstatt von einem Arbeitgeber zu erhalten) die Deckung für alles verweigern, was mit Ihrer bereits bestehenden Erkrankung zusammenhängt, und Ihnen höhere Prämien berechnen, die auf Ihrer Krankengeschichte basieren oder lehnen Sie Ihre Bewerbung sogar ganz ab.
Wenn Sie sich für einen Arbeitgeberplan angemeldet haben, mussten Sie mit potenziellen Wartezeiten für eine bereits bestehende Zustandsdeckung rechnen, wenn Sie vor der Registrierung für den neuen Plan keine kontinuierliche Deckung aufrechterhalten hatten.
Das Gesetz über erschwingliche Pflege und bereits bestehende Bedingungen
Eines der Kennzeichen des im März 2010 in Kraft getretenen Gesetzes über Patientenschutz und erschwingliche Pflege war die Beseitigung bereits bestehender Zustandsanforderungen, die durch Gesundheitspläne auferlegt wurden.
Ab September 2010 konnte Kindern unter 19 Jahren mit bereits bestehenden Bedingungen der Zugang zum Krankenversicherungsplan ihrer Eltern nicht verweigert werden, und Versicherungsunternehmen durften bereits bestehende Bedingungen nicht mehr von der Krankenversicherung eines Kindes ausschließen.
Ab Januar 2014 mussten alle neuen wichtigen medizinischen Krankenversicherungspläne (einschließlich der an der Börse verkauften sowie der außerhalb der Börse verkauften Pläne) garantiert ausgestellt werden, was bedeutet, dass bereits bestehende Bedingungen nicht mehr berücksichtigt werden können, wenn eine Bewerber meldet sich an.
Die Prämien können nur je nach Alter, Postleitzahl, Tabakkonsum und Familiengröße variieren. Eine Person, die sich mitten in der Krebsbehandlung befindet, zahlt die gleiche Prämie wie ihr gleichaltriger Nachbar, der vollkommen gesund ist, und die Krebsbehandlungen werden durch den neuen Gesundheitsplan abgedeckt.
Später in diesem Artikel werden wir uns mit der Ausweitung von Plänen befassen, die unter der Trump-Administration keine größere medizinische Deckung bieten (und die bereits bestehende Bedingungen weiterhin ausschließen). Aber lassen Sie uns zunächst einen Blick darauf werfen, wie bereits bestehende Bedingungen behandelt wurden, bevor die Reformen des ACA in Kraft traten:
Der Ausschluss vor dem ACA-Zustand
Pre-ACA, ein bereits bestehender Zustand, könnte sich auf Ihren Krankenversicherungsschutz auswirken. Wenn Sie eine Versicherung auf dem einzelnen Markt beantragen, würden einige Krankenkassen Sie unter bestimmten Bedingungen akzeptieren, indem sie einen Ausschlusszeitraum für einen bereits bestehenden Zustand oder einen vollständigen Zustand vorsehen Ausschluss von der bereits bestehenden Bedingung.
Obwohl der Krankenversicherungsplan Sie akzeptiert hatte und Sie Ihre monatlichen Prämien bezahlten, hätten Sie keine Deckung für Pflege oder Dienstleistungen im Zusammenhang mit Ihrem bereits bestehenden Zustand erhalten.
Abhängig von der Police und den Versicherungsbestimmungen Ihres Staates kann diese Ausschlussfrist zwischen sechs Monaten und einem dauerhaften Ausschluss liegen.
Individuelle Marktpläne: Zum Beispiel war Lori eine 48-jährige freiberufliche Autorin, die auf dem Einzelmarkt vor ACA eine Krankenversicherung erhielt. Sie hat einen hohen Blutdruck, der mit zwei Medikamenten gut kontrolliert wurde. Sie beschloss, eine eigene Krankenversicherung abzuschließen, die auch eine Arzneimittelversicherung beinhaltete.
Der einzige erschwingliche Gesundheitsplan, den sie finden konnte, hatte eine 12-monatige Ausschlussfrist für ihren Bluthochdruck. In den ersten 12 Monaten ihrer Police wurden alle ihre Ansprüche (einschließlich Arztbesuchen und Medikamenten) im Zusammenhang mit ihrem hohen Blutdruck abgelehnt. Innerhalb des ersten Berichtsjahres bekam sie jedoch auch die Grippe und eine Harnwegsinfektion, die beide vollständig abgedeckt waren, da es sich nicht um bereits bestehende Erkrankungen handelte.
Obwohl vorübergehende Ausschlussfristen für vorbestehende Zustände verwendet wurden, war es auch üblich, dauerhafte Ausschlüsse von vorbestehenden Zuständen auf dem individuellen Krankenversicherungsmarkt zu beobachten. Unter diesen Ausschlüssen würde der bereits bestehende Zustand niemals durch den Plan abgedeckt.
Einer Person, die sich im Teenageralter bei einem Snowboardunfall einen Arm gebrochen hat und am Ende eine Titanstange im Arm hatte, wurde möglicherweise später ein Plan auf dem Einzelmarkt angeboten, jedoch mit einem dauerhaften Ausschluss von allem, was mit der "internen Fixierung" zu tun hat. (dh die Stange und zusätzliche Hardware) in seinem Arm.
Zum Zeitpunkt des Inkrafttretens des ACA wurden bereits bestehende Ausschlüsse von Zuständen seltener, und die Erhöhung der Zeichnungsrate trat häufiger an ihre Stelle. Im obigen Beispiel von Lori hätte eine Krankenkasse möglicherweise zugestimmt, Lori zu versichern vollständig (einschließlich ihres Bluthochdrucks), aber mit einer Prämie, die 25 Prozent oder 50 Prozent höher war als der Standardsatz für jemanden in ihrem Alter.
Seit der Einführung des ACA spielen bereits bestehende Bedingungen keine Rolle mehr bei der Preisgestaltung oder der Berechtigung, und Versicherungsanträge fragen bei der Einschreibung nicht mehr nach der Krankengeschichte.
Von Arbeitgebern gesponserte Pläne: Wenn Sie an Ihrem Arbeitsplatz eine Versicherung abgeschlossen haben, hatten Sie abhängig von Ihrem Arbeitgeber und den angebotenen Krankenversicherungen möglicherweise eine bereits bestehende Ausschlussfrist. Die Ausschlussfrist war jedoch auf 12 Monate begrenzt (18 Monate, wenn Sie sich spät in den Gesundheitsplan eingeschrieben haben) und galt nur für Gesundheitszustände, für die Sie in den 6 Monaten vor Ihrer Aufnahme in den Gesundheitsplan eine Behandlung beantragt hatten (diese verstärkten Schutzmaßnahmen des Arbeitgebers) -gesponserte Gesundheitspläne waren auf HIPAA zurückzuführen (siehe unten).
Zum Beispiel bekam der 34-jährige Mike einen neuen Job, nachdem er fast ein Jahr lang arbeitslos und nicht versichert war. Sein neues Unternehmen ermöglichte es den Mitarbeitern, am Ende der ersten Gehaltsperiode an seinem Gesundheitsplan teilzunehmen. Mike hatte leichtes Asthma und erlitt eine Knieverletzung beim Basketballspielen, als er in den Zwanzigern war.
In den sechs Monaten vor seiner Aufnahme in den Gesundheitsplan seines Arbeitgebers hatte er keine Arztbesuche und nahm keine Medikamente ein. Er unterlag daher keiner Ausschlussfrist für seine bereits bestehenden Bedingungen.
Kurz nachdem er mit der Arbeit begonnen hatte, verschlechterte sich sein Asthma, aber er war für seine gesamte asthmabedingte Behandlung vollständig abgesichert, da dies nicht als vorbestehende Erkrankung angesehen wurde, da er in den sechs Monaten vor der Einschreibung keine Behandlung dafür erhalten hatte im Plan seines Arbeitgebers.
Nachdem der ACA implementiert wurde, spielt es keine Rolle mehr, ob Mike vor dem Beitritt zum neuen Arbeitgeberplan versichert war oder ob er in den Monaten vor dem Beitritt zum Plan eine Behandlung für irgendwelche Erkrankungen beantragt hat - seine bereits bestehenden Bedingungen sind in beiden Fällen abgedeckt .
HIPAA und kreditwürdige Deckung
1996 verabschiedete der Kongress das Gesetz über die Portabilität und Rechenschaftspflicht von Krankenversicherungen (HIPAA), ein Gesetz, das Ihnen und Ihren Familienmitgliedern einen erheblichen Schutz bietet, insbesondere wenn Sie sich für einen von einem Arbeitgeber angebotenen Plan anmelden. Diese Schutzmaßnahmen umfassen:
- Beschränkungen für die Verwendung von Ausschlüssen bereits bestehender Erkrankungen in von Arbeitgebern gesponserten Gesundheitsplänen.
- Verhindert, dass von Arbeitgebern gesponserte Krankenversicherungen Sie diskriminieren, indem sie Ihnen den Versicherungsschutz verweigern oder Ihnen aufgrund der Gesundheitsprobleme Ihres oder eines Familienmitglieds mehr Versicherungsschutz in Rechnung stellen.
- Gewährleistet normalerweise, dass Sie beim Abschluss einer Krankenversicherung Ihren Versicherungsschutz unabhängig von den gesundheitlichen Bedingungen in Ihrer Familie verlängern können.
Obwohl die HIPAA nicht in allen Situationen gilt, erleichterte das Gesetz den Menschen den Wechsel von einem vom Arbeitgeber gesponserten Gesundheitsplan zu einem anderen, unabhängig von bereits bestehenden Bedingungen.
Und obwohl sich der HIPAA-Schutz nicht auf die Abdeckung des Privatmarktes erstreckte, hatten einige Staaten Vorschriften erlassen, die es HIPAA-berechtigten Personen ermöglichten, eine garantierte Emissionsdeckung auf dem Einzelmarkt zu erwerben (HIPAA-berechtigt bedeutet, dass die Person mindestens 18 Monate kreditwürdige Abdeckung ohne hatte Eine Lücke von mehr als 63 Tagen, und die letzte kreditwürdige Deckung erfolgte im Rahmen eines vom Arbeitgeber gesponserten Plans, eines Regierungsplans oder eines Kirchenplans. Außerdem muss die Person COBRA erschöpft haben, wenn es verfügbar war, und kann nicht förderfähig sein für Medicare oder Medicaid).
In den meisten Bundesstaaten war jedoch vor 2014, wenn HIPAA-berechtigte Personen eine eigene Krankenversicherung abschließen mussten und bereits bestehende Bedingungen hatten, die einzige Option für eine garantierte Emission der staatliche Hochrisikopool.
Obwohl die Trump-Administration und die Republikaner im Kongress 2017 (erfolglos) versuchten, den ACA aufzuheben und zu ersetzen, hätte die Aufhebung des ACA die HIPAA, die fast zwei Jahrzehnte vor dem ACA liegt, nicht beeinträchtigt.
Glaubwürdige Deckung
Ein wichtiges Merkmal von HIPAA ist die kreditwürdige Deckung. Anrechenbarer Versicherungsschutz ist der Krankenversicherungsschutz, den Sie vor der Aufnahme in Ihren neuen Krankenversicherungsplan hatten, sofern dieser nicht durch einen Zeitraum von 63 oder mehr Tagen unterbrochen wurde.
Die Zeitspanne, in der Sie einen „anrechenbaren“ Krankenversicherungsschutz hatten, kann verwendet werden, um eine bereits bestehende Ausschlussfrist für Erkrankungen in Ihrem neuen, vom Arbeitgeber gesponserten Krankenversicherungsplan auszugleichen, bevor der ACA bereits bestehende Ausschlussfristen für Erkrankungen beseitigt hat.
Fazit: Wenn Sie bei Ihrem vorherigen Job mindestens 18 Monate Krankenversicherung hatten und sich ohne Unterbrechung von 63 Tagen oder mehr für Ihren neuen, vom Arbeitgeber gesponserten Krankenversicherungsplan angemeldet haben, konnte Ihr neuer Krankenversicherungsplan Sie nicht einer Vorversicherung unterziehen. Ausschluss bestehender Bedingungen. Dieser Verbraucherschutz war bereits vor dem ACA vorhanden, und Bemühungen zur Aufhebung und Ersetzung des ACA (im Jahr 2017, aber auch potenzielle künftige Bemühungen) würden diese Bestimmung nicht beeinträchtigen, da sie eher Teil der HIPAA als der ACA ist .
Zum Beispiel beschloss Greg, den Arbeitsplatz zu wechseln, um bessere Aufstiegschancen zu erhalten. Er arbeitete mit einem Personalvermittler zusammen und fand einen neuen Job, den er zwei Wochen nach seinem Rücktritt von seiner vorherigen Position antrat. Sein neuer Job bot eine ähnliche Krankenversicherung, die nach dem ersten Arbeitsmonat verfügbar war, und er schrieb sich in einen Familienplan ein. Obwohl Greg bei guter Gesundheit war, hatte seine Frau Typ-2-Diabetes und eines seiner Kinder hatte Asthma.
Greg hatte zwei Jahre für sein vorheriges Unternehmen gearbeitet. Während dieser Zeit war seine Familie unter den Plan dieses Arbeitgebers fallen. Während der zwei Wochen zwischen den Jobs und für den ersten Monat seines neuen Jobs hatte er keine Deckung, aber seine nicht versicherte Dauer betrug weniger als 63 Tage. Trotz vorbestehender Gesundheitszustände in seiner Familie war Gregs Gesundheitsplan nicht in der Lage, einen Ausschlusszeitraum für bereits bestehende Erkrankungen vorzuschreiben.
Nach der Einführung des ACA kann Gregs Arbeitgeber neuen Teilnehmern keine Wartezeiten für bereits bestehende Bedingungen auferlegen, unabhängig von ihrer Krankengeschichte oder Krankenversicherung. Aber auch ohne den ACA wäre Gregs Familie dank HIPAA vor bereits bestehenden Ausschlüssen und Wartezeiten geschützt worden.
Bereits bestehende Bedingungen und die Trump Administration
Im Jahr 2016 setzte sich der frühere Präsident Trump für ein Versprechen ein, das ACA aufzuheben und zu ersetzen. Er trat sein Amt mit republikanischer Mehrheit sowohl im Repräsentantenhaus als auch im Senat an, und die republikanischen Gesetzgeber hatten während der gesamten Amtszeit der Obama-Regierung auf die Aufhebung des ACA gedrängt.
Aber als die Realität der Aufhebung in greifbare Nähe gerückt war, konnten die republikanischen Führer des Kongresses nicht genügend Unterstützung sammeln, um die 2017 in Betracht gezogenen ACA-Aufhebungsgesetze zu verabschieden. Das Haus verabschiedete den American Health Care Act, um Teile des ACA aufzuheben, aber Mehrere Versionen des Gesetzentwurfs wurden im Senat nicht verabschiedet, sodass die Maßnahme nie in Kraft trat.
Der ACA wurde nicht aufgehoben: Ab 2021 war die einzige Bestimmung des ACA, die aufgehoben worden war, die individuelle Mandatsstrafe, deren Aufhebung ab 2019 wirksam wurde. Personen, die 2018 nicht versichert waren, unterliegen weiterhin einer Strafe, aber diejenigen, die 2019 und darüber hinaus nicht versichert waren, werden nicht bestraft, es sei denn, ihr Staat setzt eine um. (Massachusetts hatte bereits vor dem ACA ein individuelles Mandat; DC, New Jersey, Rhode Island, Kalifornien und Vermont haben alle ab 2020 individuelle Mandate.)
Einige der Steuern des ACA (die Medizinproduktesteuer, die Cadillac-Steuer und die Krankenversicherungssteuer) wurden 2019 vom Kongress aufgehoben, wobei die Aufhebungen 2020 und 2021 wirksam wurden.
Alle Verbraucherschutzbestimmungen des ACA, einschließlich der Bestimmungen zu bereits bestehenden Bedingungen, sind ab 2018 intakt. Tatsächlich waren es Schreie über bereits bestehende Zustandssorgen, die die Aufhebungsbemühungen des ACA im Jahr 2017 zum Scheitern verurteilten. Millionen von Menschen setzen sich mit dem Gesetzgeber in Verbindung und äußern Bedenken, dass eine Schwächung oder Aufhebung des ACA uns in die Zeit der Ausschlüsse bereits bestehender Erkrankungen und aufdringlicher Fragen zur Krankengeschichte bei Krankenversicherungsanträgen zurückversetzen würde.
Pläne, die bereits bestehende Bedingungen ausschließen, werden aufgrund neuer Bundesvorschriften immer häufiger. Derzeit ist das ACA intakt, und große gesetzgeberische Anstrengungen zur Aufhebung und Ersetzung wurden weitgehend ausgesetzt. Dies dürfte zumindest in den nächsten Jahren der Fall sein, seit die Demokraten bei den Wahlen 2020 erneut die Kontrolle über das Repräsentantenhaus erlangt haben.
Die Trump-Administration hat neue Vorschriften eingeführt, die den Zugang zu nicht ACA-konformen Krankenversicherungen erleichtern. Dies umfasst Krankenversicherungspläne für kleine Unternehmen und Einzelunternehmer sowie kurzfristige Krankenversicherungspläne für Einzelpersonen.
Gesundheitspläne für Verbände: Mit dem erweiterten Zugang zu Gesundheitsplänen für Verbände, die von der Trump-Administration Anfang 2018 vorgeschlagen und im Juni 2018 abgeschlossen wurden, können kleine Gruppen und Selbstständige nach Regeln für große Gruppen abgesichert werden, die viel entspannter sind als bei kleinen Gruppen und individuelle Marktregeln in Bezug auf die Einhaltung des ACA.
In Bezug auf bereits bestehende Bedingungen müssen Pläne für große Gruppen nicht alle wesentlichen gesundheitlichen Vorteile des ACA abdecken, und Versicherer für große Gruppen können ihre Prämien auf die Krankengeschichte der Gruppe stützen, was auf den Märkten für Einzelpersonen oder kleine Gruppen nicht zulässig ist .
Kurzfristige Krankenversicherungen: Darüber hinaus ermöglichen die neuen Regelungen für kurzfristige Krankenversicherungen, die im August 2018 abgeschlossen wurden und im Oktober 2018 in Kraft traten, den Versicherern, "kurzfristige" Pläne mit einer anfänglichen Laufzeit von bis zu 364 Tagen anzubieten und Gesamtdauer einschließlich Verlängerungen von bis zu drei Jahren.
Staaten können immer noch strengere Vorschriften erlassen, und etwa die Hälfte der Staaten tut dies (Sie können auf einen Staat auf dieser Karte klicken, um zu sehen, wie kurzfristige Gesundheitspläne innerhalb des Staates geregelt sind). In Staaten, in denen es keine eigenen Vorschriften gibt, können kurzfristige Pläne möglicherweise als Alternative zur großen Krankenversicherung angesehen werden - wenn auch als Alternative, die eine viel weniger robuste Deckung bietet, jedoch zu einem niedrigeren Preis.
Die Definition von bis zu 364 Tagen wurde bereits vor 2017 auf Bundesebene verwendet, aber die Obama-Regierung hat die Definition dahingehend geändert, dass kurzfristige Pläne nicht länger als drei Monate dauern dürfen (die Obama-Verwaltungsregel wurde endgültig festgelegt im Jahr 2016, trat aber erst 2017 in Kraft). Die neue Regel, nach der kurzfristige Pläne eine Gesamtdauer von bis zu drei Jahren haben dürfen, war unter der Trump-Administration neu.
Dies ist wichtig, da kurzfristige Pläne immer von den Regeln des ACA ausgenommen wurden. Sie können und stützen ihre Berechtigung auf die Krankengeschichte und haben in der Regel pauschale Ausschlüsse für alles, was mit einer bereits bestehenden Erkrankung zusammenhängt.
Wenn Personen diese Pläne bis zu drei Jahre lang behalten dürfen (in Staaten, in denen Versicherer diese Option anbieten), haben mehr Personen Versicherungsschutz im Rahmen von Plänen, die keine bereits bestehenden Bedingungen abdecken.
Diese Pläne werden offensichtlich nur gesunde Menschen ansprechen und kranke Menschen im ACA-konformen Versicherungspool belassen. Dies wiederum wird die Prämien auf dem ACA-konformen Markt in die Höhe treiben (dies war ein klar definierter Faktor, der zu einer landesweiten Ratenerhöhung für die individuelle Marktkrankenversicherung 2019 führte). Die ACA-konformen Pläne werden jedoch weiterhin bestehende Bedingungen abdecken.
Noch bevor die Obama-Regierung kurzfristige Pläne auf drei Monate beschränkte, erlaubten einige Staaten sie überhaupt nicht, und andere Staaten beschränkten sie auf sechs Monate (die Anzahl der Staaten mit Beschränkungen für die Dauer kurzfristiger Pläne hat dies getan) im Jahr 2018 zugenommen, wobei mehrere Staaten gegen die neuen Bundesvorschriften zurückschieben). Unabhängig von der Verfügbarkeit gelten Personen, die eine Kurzzeitversicherung abschließen, in den Augen des ACA nicht als versichert.
Die kurzfristige Krankenversicherung unterlag der individuellen Mandatsstrafe des ACA. Diese Strafe gilt jedoch ab 2019 nicht mehr, da sie im Rahmen der GOP-Steuergesetzgebung prospektiv aufgehoben wurde. Einige Leute haben sich jedoch möglicherweise vor 2017 von kurzfristigen Plänen ferngehalten, weil sie die ACAs vermeiden wollten Einzelmandatsstrafe, dieser Anreiz gilt ab 2019 nicht mehr.
Um klar zu sein, werden die Menschen weiterhin Zugang zu einer individuellen Marktabdeckung haben, die den bereits bestehenden Zustandsschutz des ACA umfasst. Als jedoch gesetzgeberische Versuche zur Aufhebung des ACA erfolglos blieben, begann die Trump-Administration, die Regeln durch regulatorische Maßnahmen zu lockern. Und wenn Pläne, die nicht bestehende Bedingungen und / oder wesentliche gesundheitliche Vorteile nicht abdecken, allgemein verfügbar gemacht werden, müssen die Verbraucher sicherstellen, dass sie den Plan, den sie kaufen, vollständig verstehen.











.jpg)