Ein Bandscheibenvorfall tritt auf, wenn das weiche, geleeartige Material, aus dem die Mitte jeder Bandscheibe in Ihrer Wirbelsäule besteht, austritt und auf eine nahe gelegene Nervenwurzel drückt. Zu den Symptomen eines Bandscheibenvorfalls können Nacken- oder Rückenschmerzen sowie Kribbeln, Taubheitsgefühl und / oder Schwäche eines oder beider Arme oder Beine gehören, je nachdem, wo sich die betroffene Bandscheibe in der Wirbelsäule befindet. Während das überall sein könnte, ist der häufigste Ort die untere (lumbale) Region.
Bandscheibenvorfall Symptome
Das erste Symptom eines Bandscheibenvorfalls sind normalerweise Rückenschmerzen, gefolgt von Symptomen im Zusammenhang mit dem Einklemmen und der Reizung einer nahe gelegenen Spinalnervenwurzel - der sogenannten Radikulopathie.
Die Symptome einer Radikulopathie umfassen:
- Kribbeln
- Taubheit
- Die Schwäche
- Elektrische Empfindungen (z. B. Gefühl oder Brennen von "Stiften und Nadeln")
Der Bereich des Körpers, in dem radikuläre Symptome auftreten können, hängt von der Position des Bandscheibenvorfalls in der Wirbelsäule ab.
Wenn beispielsweise die Wurzel des L5-Spinalnervs (in der Lendenwirbelsäule) betroffen ist, kann eine Person über Kribbeln / Schmerzen / Taubheitsgefühl im unteren Rücken oder im Gesäß klagen, das sich über die laterale Seite des Beins in den Fuß ausbreitet - besser bekannt als Ischias.
Wenn eine Wurzel des Spinalnervs in der Halswirbelsäule gereizt oder eingeklemmt wird, können Symptome im Nacken oder zwischen den Schulterblättern auftreten, die sich über den Arm in die Hand oder in die Finger ausbreiten. Taubheitsgefühl oder Kribbeln in der Schulter oder im Arm können ebenfalls auftreten.
Schwere (wenn auch seltene) Komplikation
Ein Bandscheibenvorfall im unteren Rückenbereich kann zu Taubheitsgefühl in Ihrer Leistengegend oder um Ihren Anus (sogenannte Sattelanästhesie), Verlust der Darm- oder Blasenkontrolle sowie Rücken- / Beinschmerzen und -schwäche führen. Dies sind Symptome einer sehr schwerwiegenden Erkrankung, die als Cauda-Equina-Syndrom bekannt ist und dringend ärztliche Hilfe erfordert.
Ursachen
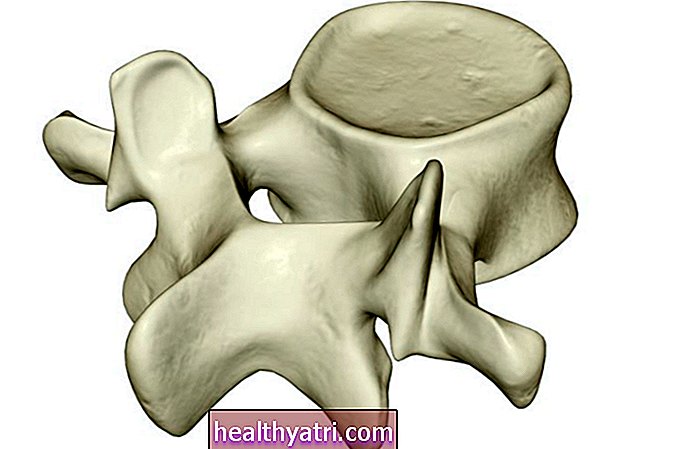
Um genau zu verstehen, was ein Bandscheibenvorfall ist, berücksichtigen Sie die Anatomie des Nackens und des Rückens.
Zu Beginn gibt es Ihr Rückenmark, das Teil Ihres Zentralnervensystems ist und über Ihren Hirnstamm mit Ihrem Gehirn verbunden ist.
Ihr Rückenmark verläuft von Ihrem Nacken bis zu Ihrem unteren Rücken durch ein Loch in der Mitte Ihrer Wirbelknochen. Zwischen jedem Wirbelknochen befindet sich eine Gummischeibe, die als Stoßdämpfer fungiert und unter anderem Bewegungen ermöglicht.
Jede Scheibe besteht aus zwei Komponenten - einer zähen Außenschicht (Annulus Fibrosus) und einem geleeartigen Zentrum (Nucleus Pulposus).
Eine prall gefüllte Scheibe tritt auf, wenn die innere geleeartige Substanz gegen die äußere Schicht der Scheibe drückt. Wenn die innere Schicht weiter gegen die äußere Schicht der Bandscheibe drückt, kann die geleeartige Substanz schließlich herausspringen und reizen und / oder auf nahegelegene Nervenwurzeln drücken - dies wird als Bandscheibenvorfall bezeichnet. Es gibt verschiedene Gründe, warum ein Bandscheibenvorfall auftreten kann.
- Altern: Der häufigste Grund ist die natürliche "Abnutzung" des Körpers. Wenn Menschen älter werden, beginnen ihre Bandscheiben zu schrumpfen und zu degenerieren, was sie anfälliger für Hernien mit einer geringen Belastung oder Drehbewegung macht.
- Trauma, das so etwas wie einen Autounfall oder einfach das Heben von etwas zu Schwerem beinhalten kann
- Genetik: Untersuchungen legen nahe, dass einige Menschen genetisch anfälliger für Bandscheibenprobleme sind als andere. .
Risikofaktoren
Es gibt mehrere Faktoren, die die Wahrscheinlichkeit einer Person erhöhen, einen Bandscheibenvorfall zu entwickeln. Einige dieser Faktoren umfassen:
- Ein junger Mann sein (20 bis 50 Jahre)
- Heben Sie schwere Gegenstände mit Ihren Rückenmuskeln anstelle Ihrer Beinmuskeln
- Übergewichtig oder fettleibig sein
- Sich wiederholende Aktivitäten zur Belastung des Rückens
- Sitzen Sie längere Zeit, insbesondere beim Fahren, da Vibrationen des Automotors zusätzlichen Druck auf Ihre Discs ausüben können
- Einen sitzenden Lebensstil haben
- Rauchen
Diagnose
Die Diagnose eines Bandscheibenvorfalls wird durch Anamnese und körperliche Untersuchung gestellt. Bildgebende Tests können verwendet werden, um die Diagnose zu bestätigen und / oder alternative Diagnosen auszuschließen.
Anamnese und Untersuchung
Zusätzlich zur Überprüfung Ihrer Symptome führt Ihr Arzt eine neurologische Untersuchung durch, um Zugang zu Muskelkraft, Reflexen und Empfindungen zu erhalten.
Ihr Arzt wird auch eine Untersuchung des Bewegungsapparates durchführen, um festzustellen, ob verschiedene Bewegungen Ihre Schmerzen auslösen.
Wenn bei Ihnen Symptome eines Bandscheibenvorfalls im unteren Rückenbereich (der häufigsten Stelle) auftreten, wird Ihr Arzt wahrscheinlich einen Test mit geradem Bein durchführen.
Bildgebende Tests
Danach kann Ihr Arzt zunächst eine Röntgenaufnahme der Wirbelsäule bestellen. Eine Röntgenaufnahme kann jedoch nur liefernHinweiseob Sie einen Bandscheibenvorfall haben oder nicht. Der Goldstandard oder endgültige Test zur Bestätigung des Vorhandenseins eines Bandscheibenvorfalls ist die Magnetresonanztomographie (MRT).
Wenn sich eine Person keiner MRT unterziehen kann (ein Patient hat beispielsweise einen Herzschrittmacher) oder eine MRT nicht tolerieren kann (z. B. wenn ein Patient klaustrophobisch ist), wird ein Computertomographie-Myelogramm (CT) erstellt, bei dem Kontrastmittel in den Raum injiziert wird, der Cerebrospinal enthält Flüssigkeit - kann durchgeführt werden.
Behandlung
Studien zeigen, dass bis zu 90% der Menschen mit einem Bandscheibenvorfall mit nicht-chirurgischen, konservativen Maßnahmen behandelt werden können, die sich auf Schmerzlinderung und Rehabilitation konzentrieren. Bei anhaltenden und / oder schweren Symptomen kann eine Operation erforderlich sein.
Nicht-chirurgische Therapien
Bei einem Bandscheibenvorfall umfassen nicht-chirurgische Therapien häufig Folgendes:
- Geänderte Aktivität: Bettruhe wird im Allgemeinen nicht empfohlen. Stattdessen wird einer Person normalerweise geraten, sich einige Tage bis mehrere Wochen lang nur wenig körperlich zu betätigen.
- Mehrmals täglich 15 bis 20 Minuten lang Eis auf die betroffene Stelle auftragen
- Medikamente gegen Schmerzen und Entzündungen: In der Regel wird ein nichtsteroidales entzündungshemmendes Mittel (NSAID) empfohlen.
- Therapien zur Entspannung der Rückenmuskulatur: Muskelrelaxantien und Wärmeanwendung können nützlich sein.
- Epidurale Injektionen: Ein Steroidmedikament kann in den Raum innerhalb des den betroffenen Nerv umgebenden Raums injiziert werden, um Schmerzen und Entzündungen zu lindern.
- Physiotherapie: Verschiedene Rückenstrecken und Übungen können helfen, Schmerzen zu lindern und die Rückenmuskulatur zu stabilisieren.
- Komplementäre Therapien: Zu den Behandlungen, die manche Menschen als Ergänzung zu ihrer Pflege verwenden, gehören Akupunktur, Bienengift-Pharmakopunktur und Manipulation der Wirbelsäule.
Chirurgische Therapien
Für Menschen, bei denen trotz nicht-chirurgischer Therapien weiterhin Symptome auftreten, kann eine Wirbelsäulenchirurgie eine Option sein. Wenn sich die Symptome nach sechs Wochen nicht operativer Behandlung nicht bessern, zeigen Studien, dass Patienten, die wegen Bandscheibenvorfällen operiert werden, tendenziell besser abschneiden als Patienten, die dies nicht tun. Eine dringende chirurgische Überweisung ist gerechtfertigt, wenn bei einer Person sich die neurologischen Symptome, die Sattelanästhesie und / oder Darm- / Blasenprobleme verschlechtern.
Das häufigste chirurgische Verfahren zur Behandlung eines Bandscheibenvorfalls ist eine Mikrodiskektomie, bei der der Bandscheibenvorfall und alle damit verbundenen Fragmente entfernt werden, die möglicherweise den nahe gelegenen Nerv einklemmen.
Ein Wort von Verywell
Bandscheibenvorfälle sind häufig und höchstwahrscheinlich nicht auf etwas zurückzuführen, das Sie getan haben, sondern auf eine Folge des Alterns und Ihrer Gene. Wenn bei Ihnen ein Bandscheibenvorfall diagnostiziert wird, bleiben Sie aktiv und befolgen Sie die Anweisungen Ihres Arztes. Die meisten Menschen kommen mit konservativer Behandlung gut zurecht.
























.jpg)