Die Lungentransplantation ist ein komplexes Verfahren, bei dem die erkrankte Lunge oder die erkrankten Lungen eines Patienten durch Lungen eines verstorbenen Spenders ersetzt werden, um eine Vielzahl von Lungenerkrankungen im Endstadium, einschließlich Mukoviszidose und pulmonaler Hypertonie, zu heilen oder zu verbessern. Ein Anstieg der Anzahl von Lungenspendern in den letzten Jahren hat zu kürzeren Wartezeiten für Menschen geführt, die eine Lungentransplantation benötigen.
Morsa Images / Getty ImagesGründe für eine Lungentransplantation
Eine Lungentransplantation ist angebracht, wenn Ihre Lungenerkrankung so schwerwiegend ist, dass die Lunge die Anforderungen Ihres Körpers nicht mehr erfüllen kann und alle anderen Behandlungsoptionen die Lungenfunktion nicht verbessern konnten. Dies wird als Lungenerkrankung im Endstadium bezeichnet.
Häufige Lungenerkrankungen, die eine Lungentransplantation erfordern können, sind:
- Mukoviszidose (Mukoviszidose, CF): CF ist eine genetische Erkrankung, die Lungeninfektionen und eine erhöhte Schleimproduktion verursacht und häufig zu Narben in der Lunge führt.
- Chronisch obstruktive Lungenerkrankung (COPD): Diese Erkrankung, von der Langzeitraucher am häufigsten betroffen sind, erschwert es der Lunge, sich richtig auszudehnen, was die Atmung beeinträchtigt. Die Symptome verschlechtern sich normalerweise über Jahre.
- Interstitielle Lungenerkrankungen: Diese Zustände, zu denen Lungenfibrose gehört, führen zu einer Versteifung der Lunge, was es für die Lunge schwierig macht, sich bei jedem Ein- und Ausatmen auszudehnen und zusammenzuziehen. Die Alveolen sind ebenfalls betroffen, was den Gasaustausch erschwert.
- Antitrypsin-Mangel: Eine genetische Erkrankung, die viele Bereiche des Körpers betrifft. Ein Mangel kann zu einem Lungenemphysem führen, das im Laufe der Zeit bleibende Schäden verursachen kann.
- Pulmonale Hypertonie: Pulmonale Hypertonie ist eine Erkrankung, bei der die Lungenarterien einen viel höheren Blutdruck haben als sie sollten, was es für das Blut schwierig macht, aus dem Herzen und durch die Lunge zu fließen, um den Sauerstoff- und Kohlendioxidfluss aufrechtzuerhalten.
- Sarkoidose: Als systemische Erkrankung verursacht Sarkoidose Entzündungen, die in jedem Organ, einschließlich der Lunge, auftreten können. In schweren Fällen führt der verursachte Schaden zu Atemnot, Schwäche und schließlich zu Lungenfibrose.
Der typische Lungentransplantationskandidat:
- Benötigt Sauerstoff und möglicherweise ein Beatmungsgerät, um ihren Sauerstoffbedarf zu decken
- Verschlechtert sich normalerweise mit der Zeit
- Wird sterben, wenn sich ihre Lungenfunktion nicht verbessert
- Hat eine Lebenserwartung von zwei Jahren oder weniger
Weitere Kriterien sind:
- Mit einem FEV1 von weniger als 20%
- Chronische Hyperkapnie (übermäßiges Kohlendioxid) und reduzierter Blutsauerstoffgehalt
- Mit einem BODE-Index-Score von unter 7 (was auf eine verkürzte Lebenserwartung hinweist)
Um sich für eine Lungentransplantation zu qualifizieren, werden Sie außerdem einer Beurteilung unterzogen, um festzustellen, ob Sie ambulant sind, über ein starkes Unterstützungssystem verfügen und motiviert sind, an Physiotherapie, Bewegung, Raucherentwöhnung (falls erforderlich) und anderen Änderungen des Lebensstils teilzunehmen bis und nach der Operation.
Wenn Sie sich zuvor einer Lungenoperation unterzogen haben, z. B. einer Lungenvolumenreduktionsoperation (LVRS) oder einer Bullektomie, können Sie sich auch qualifizieren, wenn Sie die Kriterien erfüllen können.
Wer ist kein guter Kandidat?
Es ist unwahrscheinlich, dass Sie sich für eine Lungentransplantation qualifizieren, wenn:
- Sie haben derzeit eine Substanzstörung
- Sie rauchen Zigaretten oder verwenden Dampfgeräte
- Sie haben Krebs, der durch die Transplantation nicht geheilt werden kann oder wahrscheinlich nach der Transplantation zurückkehrt
- Sie haben Demenz oder Alzheimer
- Sie haben eine schwere Krankheit in einem anderen Organ
- Sie sind stark fettleibig
- Es ist unwahrscheinlich, dass Sie die Empfehlungen und die Sorgfalt nach der Transplantation einhalten können
In einigen Fällen kann eine Kontraindikation nur vorübergehend sein. Zum Beispiel können Sie sich keiner Transplantation unterziehen, wenn Sie eine aktive Infektion haben, aber Sie würden wieder in Frage kommen, nachdem die Infektion abgeklungen ist.
Arten von Lungentransplantationen
Es gibt drei Arten dieses Verfahrens: eine Einzel-, eine Doppel- und eine Herz-Lungen-Transplantation.
Ein-Lungen-Transplantation
Bei diesem Verfahren ersetzt eine Lunge eines Spenders eine Ihrer Lungen. Ein-Lungen-Transplantationen werden üblicherweise bei Lungenfibrose und anderen Krankheiten eingesetzt, bei denen durch das Ersetzen nur einer Lunge die Funktion wiederhergestellt wird.
Doppellungentransplantation (bilateral)
Bei einer doppelten Lungentransplantation werden beide Lungen durch zwei Spenderlungen ersetzt. Untersuchungen haben gezeigt, dass Doppel-Lungentransplantationen für Menschen mit Mukoviszidose deutliche Vorteile haben. Da beide Lungen an CF erkrankt sind, würde ein Ein-Lungen-Verfahren eine erkrankte Lunge zurücklassen.
Es gibt jedoch keine endgültigen Richtlinien dafür, wann ein Verfahren (einfach oder doppelt) gegenüber dem anderen angewendet werden muss. Im Allgemeinen hängt die Entscheidung vom Grund der Transplantation, Ihrem Alter und der Verfügbarkeit von Lungen ab, die Ihren Anforderungen entsprechen Spezifische Anforderungen.
Herz-Lungen-Transplantation
Eine Herz-Lungen-Transplantation wird verwendet, um Menschen mit schweren oder lebensbedrohlichen Erkrankungen zu behandeln, die sowohl ihr Herz als auch ihre Lunge betreffen, wie z. B. schwere angeborene Herzerkrankungen.
Während einer Herz-Lungen-Transplantation werden einem kürzlich verstorbenen Spender ein gespendetes Herz und ein Lungenpaar entnommen und ersetzen die erkrankten Organe des Patienten.
Eine Herz-Lungen-Transplantation ist eine komplexe und anspruchsvolle Operation, bei der ein hohes Risiko für Komplikationen besteht, von denen einige tödlich sein können. Dieses Verfahren wird sehr selten durchgeführt, da es nur durchgeführt werden kann, wenn sowohl ein gespendetes Herz als auch gespendete Lungen gleichzeitig verfügbar sind - und Herzen für Menschen, die nur ein transplantiertes Herz benötigen, werden priorisiert.
Auswahlverfahren für Spenderempfänger
Sobald festgestellt wurde, dass Sie für eine Lungentransplantation in Frage kommen, werden Sie einer umfangreichen Reihe von Tests unterzogen, darunter:
- Lungenfunktionstests (PFTs)
- Computertomographie (CT) der Brust
- Herztests wie ein Elektrokardiogramm (EKG) und ein Echokardiogramm als Lungenfunktionsstörung können ebenfalls die Herzgesundheit beeinträchtigen
- Brust Röntgen
- Blutuntersuchungen zur Überprüfung der Funktion anderer Organe und des Gehalts an Blutchemikalien
- Blutgruppentest
- Antikörpertests zur Spenderübereinstimmung
Basierend auf Ihren Testergebnissen erhalten Sie einen Lungenzuordnungswert (LAS). Ihre Punktzahl wird bei jedem Besuch in Ihrem Transplantationszentrum ermittelt und bei Bedarf aktualisiert.
Der LAS reicht von 0 bis 100, wobei die kranksten Patienten normalerweise eine Punktzahl von 48 und höher erhalten.
Patienten, die dringend eine Transplantation benötigen und / oder die am wahrscheinlichsten die besten Überlebenschancen haben, wenn sie transplantiert werden, werden auf die Warteliste des United Network for Organ Sharing (UNOS) gesetzt.
Wenn eine geeignete verstorbene Spenderlunge verfügbar ist, werden die Transplantationskandidaten anhand von drei Faktoren abgeglichen:
- Medizinische Dringlichkeit
- Entfernung vom Spenderkrankenhaus: Sobald die Lungen von einem Chirurgen geborgen wurden, besteht ein kurzes Zeitfenster, um die Lungen in einen Empfänger zu transplantieren. Moderne Technologie verlängert die Zeitspanne, in der sich die Lungen außerhalb des Körpers befinden können. In der Regel müssen sie jedoch innerhalb von vier bis sechs Stunden in den Empfänger transplantiert werden.
- Pädiatrischer Status
Arten von Spendern
Die überwiegende Mehrheit der gespendeten Lungen stammt von verstorbenen Spendern, die eine Verletzung oder ein medizinisches Problem erlitten haben, das zum Hirntod führte. Sobald ein Arzt den Hirntod erklärt, führen die vorher festgelegten Wünsche des Spenders oder seiner Familie zur Spende seiner Organe.
Blutgruppe, Körpergröße und andere medizinische Informationen sind Schlüsselfaktoren für den Abgleich aller Organe.
Der ideale Lungenspender:
- War 18 bis 64 Jahre alt
- War ein Nichtraucher
- Hatte keine Blutungsstörung wie Hämophilie
- Hatte kein HIV
- War kein IV-Drogenkonsument oder Sexarbeiter
In seltenen Fällen können Lungen von lebenden Spendern gespendet werden. In diesem Fall wird ein Lungenlappen von zwei verschiedenen Spendern entfernt und transplantiert. Dies kann eine Option für Menschen sein, die zu krank sind, um auf die Verfügbarkeit einer verstorbenen Spenderlunge zu warten.
Lungentransplantationen nach Zahlen
- Im Jahr 2018 wurden in den USA 2.562 Lungentransplantationen durchgeführt, was einem Anstieg von 31% in den letzten fünf Jahren entspricht.
- Weitere Kandidaten für eine Lungentransplantation werden aufgelistet, und die Anzahl der Spender hat erheblich zugenommen. .
- Die mediane Wartezeit für eine Lungentransplantation betrug 2,5 Monate.
Vor der Operation
Bei Ihrer Ankunft im Krankenhaus werden Sie präoperativen Tests unterzogen, um sicherzustellen, dass Sie stark genug sind, um sich der Operation zu unterziehen. Dazu gehören Blutuntersuchungen, ein EKG und eine Röntgenaufnahme der Brust, um Ihre Lunge zu untersuchen.
Sie werden gebeten, ein Einverständnisformular zu unterschreiben, aus dem hervorgeht, dass Sie die mit der Operation verbundenen Risiken verstehen und die Durchführung genehmigen. (Dies ist das Standardverfahren für alle Operationen.)
Kurz vor der eigentlichen Operation wird ein Anästhesist eine intravenöse (IV) Leitung in Ihren Arm oder Ihre Hand sowie in Ihren Hals oder Ihr Schlüsselbein einführen, um Blutproben zu entnehmen.
Sie werden auf eine Herz-Lungen-Bypass-Maschine gesetzt, um Ihr Blut mit Sauerstoff zu versorgen, während Ihre Lungen entfernt werden.
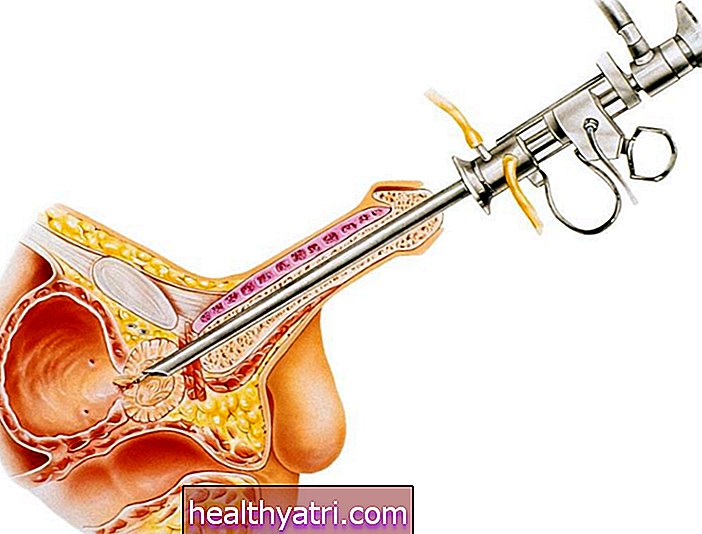
Chirurgischer Prozess
Eine einzelne Lungentransplantation dauert vier bis acht Stunden. Eine doppelte Transplantation dauert sechs bis 12 Stunden.
Bei beiden Verfahren wird ein Einschnitt in die Brust gemacht und das Brustbein (Brustbein) wird in zwei Hälften geschnitten, so dass die Brust geöffnet werden kann, damit die Operation an der Lunge (den Lungen) beginnen kann.
Chirurgische Klammern werden verwendet, um Blut in den Blutgefäßen zu halten, während die neue (n) Lunge (n) transplantiert wird (werden). Die neue (n) Lunge (n) wird (n) eingenäht und die Blutgefäße werden wieder verbunden.
Bei einer Herz-Lungen-Transplantation wird ein Einschnitt in die Brust gemacht, und der Chirurg entfernt sowohl das Herz als auch die Lunge (n). Das gespendete Herz wird zuerst platziert, gefolgt von der Lunge (den Lungen). Die Organe werden wieder mit den umgebenden Blutgefäßen verbunden und die Lungen an der Luftröhre befestigt.
Sobald diese Arbeit erledigt ist, wird die Herz-Lungen-Bypass-Maschine nicht mehr benötigt und Sie werden an ein Beatmungsgerät angeschlossen. Der Einschnitt wird dann geschlossen.
Komplikationen
Es ist nicht zu unterschätzen, dass eine Lungentransplantation ein wichtiges Verfahren ist, bei dem ein erhebliches Risiko für Komplikationen, einschließlich des Todes, besteht. Risiken können entweder respiratorisch oder nicht respiratorisch sein, und einige sind zusätzlich zu den allgemeinen Risiken, die mit Operationen oder Vollnarkose verbunden sind.
Atemwegserkrankungen sind solche, die sich direkt auf die Lunge auswirken und Folgendes umfassen können:
- Ischämie-Reperfusionsverletzung (Schaden, der verursacht wird, wenn das Blut nach einer Zeit des Sauerstoffmangels wieder in das Gewebe zurückkehrt)
- Bronchiolitis obliterans (Atemwegsobstruktion durch akute Entzündung)
- Trachealmalazie (kollabierte Luftröhre)
- Atelektase (kollabierte Lunge)
- Lungenentzündung
Im Gegensatz dazu sind nicht respiratorische Komplikationen solche, die andere Organe betreffen oder mit den immunsuppressiven Medikamenten zusammenhängen, die zur Verhinderung der Abstoßung von Organen verwendet werden.
Während die Abstoßung von Organen nach einer Transplantation das unmittelbarste Problem darstellt, können andere Folgendes umfassen:
- Infektion
- Knochenschwund (Osteoporose)
- Systemische Hypertonie
- Diabetes nach Transplantation
- Nierenversagen
- Lymphoproliferative Erkrankung (verursacht, wenn bei Personen mit geschwächtem Immunsystem zu viele weiße Blutkörperchen, sogenannte Lymphozyten, produziert werden)
- Lymphom (Krebs des Immunsystems)
Das Risiko von Medikamenten gegen Abstoßung ist am größten, wenn hohe Dosen über einen längeren Zeitraum angewendet werden. Aus diesem Grund wird nach Möglichkeit die minimal erforderliche Dosis verwendet.
Nach der Operation
Nach der Operation werden Sie auf die chirurgische Intensivstation gebracht, wo Sie genau beobachtet werden und langsam aus der Anästhesie aufwachen dürfen. Möglicherweise erhalten Sie eine Sedierung, um diesen Prozess zu verlangsamen, wenn in der Lunge Probleme auftreten, die behoben werden müssen. Möglicherweise sind Sie jedoch ein oder zwei Tage nach der Operation vom Beatmungsgerät getrennt.
Der typische Patient bleibt nach der Operation einige Wochen im Krankenhaus, möglicherweise länger, wenn Komplikationen auftreten. Sie benötigen wahrscheinlich Physiotherapie und Ergotherapie, um wieder zu Kräften zu kommen, da Ihre Lungenerkrankung in den Monaten oder Jahren vor der Operation möglicherweise zu einer erheblichen Schwäche geführt hat.
Nach Ihrer Lungentransplantation müssen Sie lebenslang Immunsuppressiva einnehmen, um eine Abstoßung zu verhindern. Ihr Behandlungsteam erklärt Ihnen Ihre Medikamente und mögliche Nebenwirkungen, einschließlich einer erhöhten Anfälligkeit für Infektionen. Sie helfen Ihnen bei der Verwaltung Ihrer Immunsuppressiva, je nachdem, wie sie Sie beeinflussen und welche Anzeichen einer Abstoßung vorliegen. Möglicherweise müssen Sie rehabilitiert werden, wenn Ihr Aufenthalt auf der Intensivstation länger dauert und zu körperlicher Schwäche führt.
Nachuntersuchungen im Transplantationszentrum sind nach der Operation zunächst häufig und werden im Laufe der Zeit seltener. Das Abstoßungsrisiko ist in den ersten Monaten nach der Operation am höchsten.
Während dieser Besuche überwacht Ihr Lungentransplantationsteam alle Anzeichen von Infektionen, Abstoßungen oder anderen Problemen. Möglicherweise werden Sie auch gebeten, Ihre Lungenkapazität täglich mit einem Heimspirometer zu messen. .
Es ist äußerst wichtig sicherzustellen, dass Sie nur Umgebungen betreten, die rauchfrei und frei von Dämpfen sind, die Ihre neuen Lungen schädigen könnten.
Sie können das Risiko einer Infektion und Organabstoßung minimieren, indem Sie den Anweisungen Ihres Lungentransplantationsteams folgen und Komplikationen sofort melden.
Unter den Medikamentenoptionen, die für Menschen mit Lungentransplantationen verwendet werden können, sind die häufigsten:
- Simulect (Basiliximab)
- CellCept (Mycophenolatmofetil)
- Imuran (Azathioprin)
Die Forscher untersuchen weiterhin die mögliche Verwendung anderer Immunsuppressiva für Menschen mit Lungentransplantationen.
Prognose
Das erste Jahr nach einer Lungentransplantation ist das kritischste. Dies ist der Fall, wenn schwerwiegende Komplikationen wie Abstoßung und Infektion von Organen am häufigsten auftreten.
Während die Überlebensraten von vielen Faktoren abhängen, wie dem medizinischen Grund für Ihre Transplantation, Ihrem Alter und Ihrem allgemeinen Gesundheitszustand, gibt das National Heart, Lung und Blood Institute die folgenden Gesamtüberlebensraten an:
- Etwa 78% der Patienten überleben das erste Jahr
- Etwa 63% der Patienten überleben drei Jahre
- Etwa 51% der Patienten überleben fünf Jahre
Die Überlebensraten bei Doppel-Lungentransplantationen sind geringfügig besser als bei Ein-Lungen-Transplantationen. Daten aus dem Jahr 2017 zeigen, dass das mediane Überleben für Empfänger mit einer Lunge 4,6 Jahre beträgt. Das mediane Überleben für Empfänger mit doppelter Lunge beträgt 7,3 Jahre.
Etwa 78% aller Empfänger überleben das erste Jahr nach der Lungentransplantation, und über 50% leben fünf Jahre nach der Transplantation. Ihr Alter zum Zeitpunkt der Transplantation und die Schwere Ihrer Krankheit sind die besten Prädiktoren für das Überleben, wobei jüngere und gesündere Empfänger mit besseren langfristigen Ergebnissen.
Unterstützung und Bewältigung
Der Weg zur Lungentransplantation beeinträchtigt sowohl Ihre geistige als auch Ihre körperliche Gesundheit. Aus diesem Grund ist es sehr wichtig, Menschen und Programme zu haben, um emotionale Unterstützung zu bieten.
Zu Ihrem Transplantationsteam gehört ein Sozialarbeiter, der Informationen zu verschiedenen Arten von Unterstützungsdiensten bereitstellen kann.
Die Teilnahme an Selbsthilfegruppen für Lungentransplantationspatienten - ob persönlich oder online - kann sehr wichtig sein, da Sie sowohl auf eine Spenderlunge (n) als auch nach der Transplantation warten. Menschen, die denselben Prozess durchlaufen haben, wissen besser als jeder andere, worum es geht. Informationen zu Gruppen finden Sie auch auf der UNOS-Website.
Möglicherweise möchten Sie auch einen Psychiater aufsuchen, der Ihnen hilft, mit Angstzuständen und Depressionen umzugehen, die während des Transplantationsprozesses häufig auftreten. Auch hier kann Ihr Transplantationsteam Ihnen bei Bedarf helfen, Kontakt mit einem geeigneten Psychologen aufzunehmen.
Wenn Sie einen längeren medizinischen Urlaub nehmen mussten, kann Ihr Team Ihnen möglicherweise mit Diensten helfen, die Sie beim reibungslosen Wiedereintritt in die Arbeitsumgebung unterstützen.
Diät und Ernährung
Eine gesunde Ernährung kann nach Ihrer Transplantation noch wichtiger sein als vor der Operation.
Die Heilung nach einer Operation erfordert eine erhebliche Menge an Protein und Kalorien. Darüber hinaus können einige der Medikamente, die Sie einnehmen müssen, zu einer Gewichtszunahme sowie zu erhöhtem Blutdruck, Blutzucker und Cholesterin führen. Der Gehalt an Kalium, Kalzium und anderen Mineralien muss ebenfalls reguliert werden.
Ein Ernährungsberater in Ihrem Transplantationsteam wird ein Programm zusammenstellen, das Ihnen hilft, die richtigen Lebensmittel zu sich zu nehmen, während Sie sich erholen und vorankommen. Im Allgemeinen werden Sie gebeten:
- Konzentrieren Sie sich auf Proteinquellen wie mageres Fleisch, Fisch, Eier, Bohnen, fettarme Milchprodukte und Nussbutter. Möglicherweise benötigen Sie direkt nach Ihrer Transplantation mehr Protein als normal, um Muskelgewebe zu reparieren und wieder aufzubauen und Ihnen bei der Heilung zu helfen.
- Essen Sie ballaststoffreiche Lebensmittel wie Gemüse, Obst und Vollkornprodukte.
- Begrenzen Sie kalorienreiche, zuckerhaltige und fetthaltige Lebensmittel
- Begrenzen Sie Natrium, das in vielen verarbeiteten Fleischsorten, Snacks, Konserven und einigen Sportgetränken enthalten ist.
- Trinken Sie jeden Tag ausreichend Wasser und andere Flüssigkeiten.
Übung
Regelmäßige körperliche Aktivität ist nach einer Lungentransplantation wichtig, um ein gesundes Gewicht und eine insgesamt gute Gesundheit aufrechtzuerhalten. Sie müssen jedoch Ihre Aktivität schrittweise steigern, wenn Ihr Schnitt heilt und Sie wieder zu Kräften kommen. Vielleicht möchten Sie mit kurzen Spaziergängen beginnen und schließlich bis zu 30 Minuten pro Tag aufbauen.
Kräftigungs- und Widerstandsübungen helfen Ihnen dabei, den Muskeltonus wiederzugewinnen, den Sie möglicherweise aufgrund langer Inaktivitätsperioden nach der Operation verloren haben. Heben Sie jedoch nach der Operation zwei Monate lang nichts über 5 Pfund an.
Vermeiden Sie Sportarten, die Ihre Lunge (n) verletzen könnten, und halten Sie immer an und ruhen Sie sich aus, wenn Sie müde sind oder Schmerzen haben.
Ihr Physiotherapeut kann Ihnen bei der Erstellung eines für Sie geeigneten Trainingsplans helfen.
Ein Wort von Verywell
Die Lungentransplantation ist ein komplexes Verfahren, das Ihr Leben um Jahre oder sogar Jahrzehnte verlängern kann. Fortschritte in der Technologie und in der postoperativen Versorgung haben zu höheren Erfolgsraten als je zuvor geführt. Während der Prozess sowohl physisch als auch emotional stressig ist, ist die Wahrscheinlichkeit groß, dass Sie die Aktivitäten, die Sie zuvor genossen haben, wieder aufnehmen und eine dramatische Verbesserung Ihrer Lebensqualität erleben können.








.jpg)
.jpg)