Psoriasis-Arthritis (PsA) und rheumatoide Arthritis (RA) sind beide Autoimmunerkrankungen, die die Gelenke betreffen. Beide sind entzündlich und progressiv und verursachen Gelenksteifheit, Schmerzen und Schwellungen sowie anhaltende Müdigkeit. Darüber hinaus treten beide in Fackeln auf und können mit Medikamenten behandelt werden, die das Immunsystem unterdrücken.
PsA und RA sind jedoch unterschiedliche Krankheiten - und die Unterschiede sind wichtig, wenn es um ihre Prognose und den besten Ansatz für die Behandlung jeder Erkrankung geht.
Wavebreakmedia / iStockBei PsA sind die Gelenksymptome eng mit einer Entzündung der Haut durch Psoriasis (eine Autoimmunerkrankung, die auf Hautzellen abzielt) verbunden. Bei RA zielt das Immunsystem hauptsächlich auf Gelenkgewebe ab.
Die unterschiedlichen zugrunde liegenden Krankheitsprozesse führen dazu, dass die Erkrankungen mit unterschiedlichen Methoden diagnostiziert werden und unterschiedliche therapeutische Ansätze erforderlich sind.
Symptome
Einer der Hauptunterschiede zwischen PsA und RA ist die Verteilung der betroffenen Gelenke. Beide Krankheiten können zur Zerstörung der kleinen Gelenke in Händen und Füßen sowie der größeren Gelenke der Knie, Hüften, Schultern und der Wirbelsäule führen.
Muster der gemeinsamen Beteiligung
Bei PsA ist das Muster der Gelenkbeteiligung häufig asymmetrisch - die auf einer Körperseite betroffenen Gelenke sind auf der anderen nicht unbedingt betroffen. Nur 15% der Menschen mit PsA leiden an symmetrischer Arthritis, einer Erkrankung, die als fortgeschrittener und schwerer als asymmetrische Arthritis angesehen wird.
Im Gegensatz dazu ist das Muster mit RA charakteristisch symmetrisch - die gleichen Gelenke auf beiden Seiten des Körpers sind betroffen.
Wirbelsäulenbeteiligung
Ein weiterer bemerkenswerter Unterschied zwischen PsA und RA ist die Beteiligung der Wirbelsäule. PsA manifestiert sich häufig mit Arthritis in der axialen Wirbelsäule (dem Rückgrat), während RA normalerweise auf die Halswirbelsäule (die Halsknochen) beschränkt ist.
Aus diesem Grund ist PsA im Körper von Erkrankungen enthalten, die als Spondyloarthropathien bezeichnet werden, und RA nicht.
Knochenschaden
Von den beiden Krankheiten kann RA schwerwiegender sein. Die Knochenerosion ist ein zentrales Merkmal der RA, die einen lokalisierten und irreversiblen Knochenverlust (Osteolyse) sowie eine Entstellung der Gelenke und den Verlust der Gelenkfunktion verursacht.
Das gleiche kann bei PsA auftreten, aber die Auswirkungen sind in der Regel weitaus weniger tiefgreifend. Ein Großteil des Knochenverlustes bei PsA ist auf die distalen Phalangen beschränkt (die Finger- und Zehenknochen, die den Fingernägeln oder Zehennägeln am nächsten liegen). Nur wenn eine ungewöhnliche Form der Krankheit (Arthritis mutilans genannt) auftritt, kann sich eine Gelenkentstellung schnell und schwer entwickeln.
Finger, Zehen und Haut
Ein weiterer aussagekräftiger Hinweis ist die Darstellung der Krankheit an Fingern und Zehen. Bei PsA stehen die distalen Gelenke (die den Nägeln am nächsten liegen) im Mittelpunkt von Schmerzen, Schwellungen und Steifheit. Im Gegensatz dazu betrifft RA hauptsächlich die proximalen Gelenke (diejenigen, die sich direkt über den Knöcheln befinden).
Bei schwerem PsA können die Finger auch ein wurstähnliches Aussehen annehmen (sogenannte Daktylitis), was es schwierig macht, die Faust zu ballen. Während dies bei RA auftreten kann, ist es nicht das Markenzeichen von PsA.
Rund 85% der PsA-Patienten haben auch die typischste Form der Psoriasis, die durch trockene, schuppige Hautplaques gekennzeichnet ist. Darüber hinaus wird die Hälfte zum Zeitpunkt ihrer Diagnose an Nagelpsoriasis leiden. Beides tritt bei RA nicht auf.
Ursachen
Autoimmunerkrankungen sind Zustände, bei denen das Immunsystem fälschlicherweise normale Zellen und Gewebe angreift. Normalerweise zielen Immunzellen und Proteine (Antikörper) auf Antigene (eindeutige Identifikatoren) auf der Oberfläche infektiöser Eindringlinge wie Bakterien. Wenn die Antikörper "falsch programmiert" sind, können sie auf normale Zellen abzielen. Diese werden als Autoantikörper bezeichnet.
Obwohl PsA und RA beide die Gelenke betreffen, unterscheiden sich die tatsächlichen Ziele des Immunangriffs erheblich.
Rheumatoide Arthritis
Bei RA sind die Gelenke, insbesondere die Synoviozyten, die Zellen in der Gelenkauskleidung, das Hauptziel des Autoimmunangriffs. Die folgende Entzündung führt dazu, dass sich Synoviozyten übermäßig vermehren, was zu einer Kaskade von Ereignissen führt, einschließlich:
- Verdickung der Gelenkschleimhaut (Synovialhyperplasie)
- Infiltration von entzündlichen Proteinen (Zytokinen) in die Gelenke
- Fortschreitende Zerstörung von Gelenkknorpel, Knochen und Sehnen
Psoriasis-Arthritis
Mit PsA zielt das Immunsystem auf Keratinozyten ab, die eine Art Hautzelle sind. Wenn dies auftritt, vermehren sich die Zellen mit einer beschleunigten Geschwindigkeit, was in den meisten (aber nicht allen) Fällen zur Entwicklung von Psoriasis führt.
Im Laufe der Zeit können Entzündungen andere Körperteile wie Nägel, Augen und Darm treffen. Wenn die Gelenke und das umgebende Gewebe betroffen sind, spricht man von PsA.
Obwohl Synovialhyperplasie auch für PsA charakteristisch ist, ist sie tendenziell weniger schwerwiegend als bei RA.
Während dies darauf hindeuten mag, dass PsA einfach die Folge von Psoriasis ist, gibt es einige, die glauben, dass es sich um zwei verschiedene Krankheiten mit unterschiedlichen genetischen oder umweltbedingten Ursachen handelt. Andere argumentieren, dass PsA und Psoriasis tatsächlich eine Krankheit sind, die besser unter dem einheitlichen Titel Psoriasis-Krankheit klassifiziert wird.
Diagnose
Ärzte verfügen über die Tests, Werkzeuge und diagnostischen Kriterien, die für eine endgültige Diagnose der RA erforderlich sind. Das Gleiche gilt nicht für PsA.
Rheumatoide Arthritis
Wenn Sie Anzeichen und Symptome einer RA haben, wird Ihr Arzt Tests anordnen, um festzustellen, ob die Ergebnisse den diagnostischen Kriterien des American College of Rheumatology (ACR) und der Europäischen Liga gegen Rheuma (EULAR) entsprechen:
- Autoantikörper-Bluttests: Rheumafaktor (RF) und antizyklische Autoantikörper mit citrulliniertem Peptid (Anti-CCP) werden bei der Mehrheit der Menschen mit RA gefunden.
- Entzündliche Blutmarker: C-reaktives Protein (CRP) und Erythrozytensedimentation (ESR), die Entzündungen messen, sind bei RA häufig erhöht.
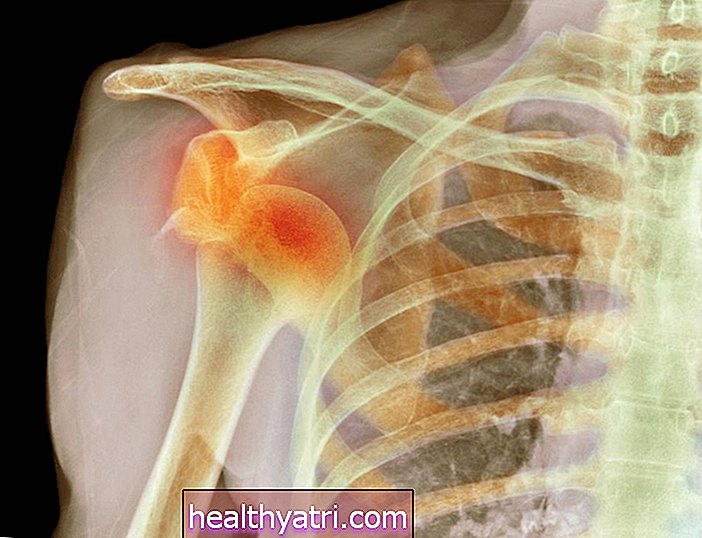
- Bildgebende Tests: Eine Röntgen- oder Magnetresonanztomographie (MRT) kann Knochenerosion und Verengung des Gelenkraums erkennen.
Die Ergebnisse der Tests sowie die Dauer, der Ort und die Schwere der Symptome werden dann im ACR-Klassifizierungssystem bewertet. Eine kumulative Punktzahl von 6 oder mehr (von möglichen 10) bietet ein hohes Maß an Sicherheit, dass RA die Ursache Ihrer Symptome ist.
Psoriasis-Arthritis
Im Gegensatz zu RA wird bei PsA hauptsächlich eine körperliche Untersuchung und eine Überprüfung Ihrer Krankengeschichte diagnostiziert. Es gibt keine Blutuntersuchungen oder bildgebenden Untersuchungen, die die Krankheit definitiv diagnostizieren können. Stattdessen wird Ihr Arzt nach Hinweisen suchen, die stark auf PsA hinweisen, einschließlich:
- Asymmetrische Gelenkbeteiligung
- Hautbeteiligung
- Nagelbeteiligung
- Eine Familiengeschichte von PsA und / oder Psoriasis
- Anstiftung zu Faktoren, von denen bekannt ist, dass sie die Krankheit auslösen, einschließlich Strep-Infektionen, bestimmter Medikamente und Exposition bei kaltem, trockenem Wetter
Eine Röntgen- oder MRT-Untersuchung kann eine "Bleistift-in-einer-Tasse" -Deformität identifizieren, bei der die Fingerspitze wie ein angespitzter Bleistift aussieht und der angrenzende Knochen zu einer becherartigen Form abgenutzt ist. Diese Deformität betrifft etwa 5% bis 15% der Menschen mit PsA, normalerweise in den fortgeschritteneren Stadien der Krankheit.
Wenn die Haut betroffen ist, kann eine Gewebebiopsie einen starken Hinweis auf PsA liefern und dazu beitragen, diese von anderen chronischen Hauterkrankungen zu unterscheiden.
Andere Labor- und Bildgebungstests werden hauptsächlich verwendet, um andere mögliche Ursachen auszuschließen, anstatt PsA zu bestätigen.
Andere Zustände, die häufig in der Differentialdiagnose von PsA auftreten, sind:
- Rheumatoide Arthritis
- Gicht
- Arthrose
- Spondylitis ankylosans
- Reaktive Arthritis
Behandlung
Bewegung, Gewichtsverlust und Raucherentwöhnung gelten als Standardaspekte der Behandlung von RA und PsA. Leichte bis mittelschwere Symptome werden üblicherweise mit rezeptfreien oder verschreibungspflichtigen nichtsteroidalen Antiphlogistika (NSAIDs) behandelt.
Andere Behandlungen sind auf die jeweilige Erkrankung zugeschnitten.
Kortikosteroide
Kortikosteroide sind eine Art Medikament zur Linderung von Entzündungen. Prednison ist das am häufigsten verwendete Kortikosteroid, und wenn es zur Behandlung von RA oder PsA verwendet wird, wird es typischerweise entweder in Pillenform verwendet oder in ein Gelenk injiziert, um eine kurzfristige Linderung zu erzielen.
- Bei PsA werden Kortikosteroide manchmal bei akuten Fackeln eingesetzt, wenn die Symptome schwerwiegend sind. Sie werden jedoch mit Vorsicht angewendet, da sie eine schwere Form der Psoriasis auslösen können, die als Von Zumbusch-Pustelpsoriasis bekannt ist.
- Bei RA werden niedrig dosierte Kortikosteroide häufig in Kombination mit anderen Arzneimitteln verschrieben. Um Nebenwirkungen zu vermeiden, werden sie nur kurzfristig angewendet. Kortikosteroide können auch in ein Gelenk injiziert werden, um akute Schmerzen zu behandeln.
Krankheitsmodifizierende Antirheumatika (DMARDs)
Krankheitsmodifizierende Antirheumatika (DMARDs) wie Methotrexat und Arava (Leflunomid) sind bei der Behandlung von RA und PsA wirksam. Obwohl es eine Fülle von Belegen gibt, die ihre Verwendung bei der Behandlung von RA belegen, ist ihre Wirksamkeit bei Menschen mit PsA weitaus weniger schlüssig.
Methotrexat (gilt als First-Line-DMARD für viele Autoimmunerkrankungen) ist für die Behandlung von Psoriasis zugelassen, nicht jedoch für PsA. Vor diesem Hintergrund wird es häufig off-label zur Behandlung von PsA verwendet.
TNF-Inhibitoren
TNF-Inhibitoren sind biologische Medikamente, die den Tumornekrosefaktor (TNF), ein Immunprotein, blockieren. Während TNF sowohl bei PsA als auch bei RA eine Rolle spielt, ist sein Wirkungsmechanismus für die Behandlung des durch PsA verursachten Schadens zentraler, und TNF-Inhibitoren wirken bei Menschen mit PsA tendenziell besser als bei RA.
Laut einer Studie aus Dänemark aus dem Jahr 2011 erreichten 60% der Menschen mit PsA unter TNF-Inhibitoren eine anhaltende Remission, verglichen mit nur 44% der Menschen mit RA.
TNF-Inhibitoren, die üblicherweise bei der Behandlung von PsA und RA verwendet werden, sind Enbrel (Etanercept), Humira (Adalimumab) und Remicade (Infliximab).
Inszenierung der Behandlung
Im Allgemeinen wird RA zum Zeitpunkt der Diagnose behandelt, um irreversible Knochenerosion und Osteolyse zu verhindern, die sich innerhalb von zwei Jahren entwickeln können. Eine frühzeitige aggressive Behandlung ist besonders wichtig für diejenigen, die aufgrund der Testergebnisse wahrscheinlich eine schwere RA entwickeln.
Im Gegensatz zu RA muss PsA möglicherweise nur behandelt werden, wenn Symptome auftreten. Wenn die Symptome nachlassen oder die Krankheit in Remission ist, kann möglicherweise eine Unterbrechung der Behandlung eingelegt werden. Wenn PsA jedoch von mittelschwerer bis schwerer Psoriasis begleitet wird, kann eine fortlaufende Behandlung (einschließlich Methotrexat, Biologika oder eine Kombination von Therapien) verschrieben werden, um beide Zustände zu fördern.
Psoriasis-Arthritis Arzt Diskussionsleitfaden
Holen Sie sich unseren druckbaren Leitfaden für Ihren nächsten Arzttermin, damit Sie die richtigen Fragen stellen können.

Senden Sie an sich selbst oder einen geliebten Menschen.
AnmeldungDieser Doctor Discussion Guide wurde an {{form.email}} gesendet.
Es gab einen Fehler. Bitte versuche es erneut.