Das posturale orthostatische Tachykardiesyndrom (POTS) ist eine Erkrankung, die durch Benommenheit und Herzklopfen als Reaktion auf das Stehen gekennzeichnet ist. Mit POTS steigt die Herzfrequenz mit der Körperhaltung dramatisch an.
Die meisten Menschen mit POTS sind Frauen zwischen 13 und 50 Jahren. Einige Menschen haben eine Familiengeschichte von POTS, die meisten jedoch nicht. Einige Leute berichten, dass POTS nach einer Krankheit oder einem Stressor begann, andere berichten, dass es allmählich begann. Die Diagnose basiert auf einer Beurteilung Ihres Blutdrucks und Pulses (Herzfrequenz). Die Auswirkungen variieren in ihrer Schwere von relativ mild bis unfähig, und Medikamente und Lebensstilstrategien können helfen, die Symptome zu lindern.
Hitoshi Nishimura / Getty ImagesSymptome
POTS ist eine Störung, die junge Menschen betreffen kann, die ansonsten gesund sind. Der Zustand kann plötzlich beginnen. Es tritt typischerweise im Alter zwischen 15 und 50 Jahren auf, und Frauen entwickeln es eher als Männer.
Mit POTS können eine Reihe von Symptomen auftreten, die innerhalb weniger Minuten nach dem Aufstehen aus einer liegenden oder sitzenden Position auftreten. Die Symptome können häufig auftreten, sogar täglich.
Die häufigsten Symptome von POTS sind:
- Benommenheit
- Herzklopfen (ein Gefühl, dass Sie eine schnelle oder unregelmäßige Herzfrequenz haben)
- Die Beine färben sich rot-lila
- Schwindel
- Verschwommene Sicht
- Die Schwäche
- Zittern
- Angstgefühle
- Kopfschmerzen
- Ermüden
- Das Gefühl, Sie werden fast ohnmächtig
- Schlafstörungen
- Schwierigkeiten haben sich zu konzentrieren
Sie können jede Kombination dieser Symptome mit POTS erleben.
Wenn Sie POTS haben, kann es auch zu wiederkehrenden Ohnmachtsanfällen kommen, normalerweise ohne Auslöser, außer beim Aufstehen.
Manchmal sind Menschen mit POTS nicht in der Lage, Sport oder Bewegung zu tolerieren, und fühlen sich aufgrund leichter oder mäßiger körperlicher Aktivität benommen und schwindelig. Dies kann als Übungsunverträglichkeit bezeichnet werden.
Assoziierte Effekte
POTS kann mit anderen Dysautonomie-Syndromen wie der neurokardiogenen Synkope assoziiert sein. Menschen mit POTS werden häufig gleichzeitig mit anderen Erkrankungen wie chronischem Müdigkeitssyndrom, Ehlers-Danlos-Syndrom, Fibromyalgie, Migräne und anderen Autoimmun- und / oder Darmerkrankungen diagnostiziert.
Ursachen
Normalerweise fließt beim Aufstehen Blut vom Oberkörper zu den Beinen. Diese plötzliche Veränderung bedeutet, dass dem Herzen sofort weniger Blut zum Pumpen zur Verfügung steht. Um dies auszugleichen, weist das autonome Nervensystem die Blutgefäße an, sich zu verengen, um mehr Blut zum Herzen zu drücken und den Blutdruck und die Herzfrequenz normal zu halten. Die meisten Menschen erleben im Stehen überhaupt keine große Veränderung des Blutdrucks oder des Pulses.
Manchmal ist der Körper jedoch nicht in der Lage, dies richtig zu machen. Wenn der Blutdruck vom Stehen abfällt und Symptome wie Benommenheit verursacht, spricht man von orthostatischer Hypotonie. Wenn der Blutdruck normal bleibt, die Herzfrequenz jedoch schneller wird, spricht man von POTS.
Die genauen Faktoren, die POTS verursachen, sind wahrscheinlich bei jeder Person unterschiedlich, hängen jedoch mit Veränderungen des autonomen Nervensystems, dem Hormonspiegel der Nebennieren, dem Gesamtblutvolumen (das bei Dehydration sinken kann) und einer schlechten Belastungstoleranz zusammen.
Vegetatives Nervensystem
Blutdruck und Herzfrequenz werden vom autonomen Nervensystem gesteuert - dem Teil des Nervensystems, der interne Körperfunktionen wie Verdauung, Atmung und Herzfrequenz verwaltet. Es ist normal, dass Ihr Blutdruck ein wenig sinkt und Ihre Herzfrequenz im Stehen etwas schneller wird. Bei POTS sind diese Änderungen jedoch wesentlich umfangreicher als gewöhnlich.
POTS wird als eine Art von Dysautonomie angesehen, bei der die Regulation des autonomen Nervensystems vermindert ist. Es gibt mehrere andere Syndrome, von denen ebenfalls angenommen wird, dass sie mit Dysautonomie zusammenhängen, wie Fibromyalgie, Reizdarmsyndrom und chronisches Müdigkeitssyndrom.
Es ist nicht klar, warum sich POTS oder eine der anderen Arten von Dysautonomie entwickeln, und es scheint eine familiäre Veranlagung für diese Zustände zu geben.
Manchmal tritt die erste Episode von POTS nach einem Gesundheitsereignis auf, wie zum Beispiel:
- Akute Infektionskrankheit, wie ein schlimmer Fall von Influenza
- Eine Episode von Trauma oder Gehirnerschütterung
- Große Operation
- Schwangerschaft
Diagnose
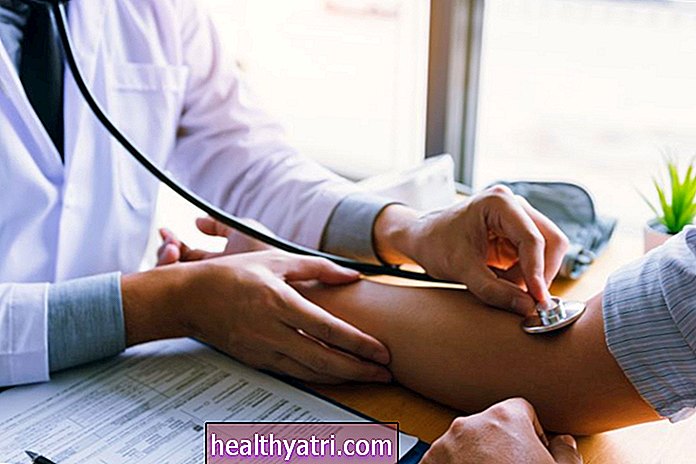
Ihre diagnostische Bewertung umfasst eine Anamnese, eine körperliche Untersuchung und diagnostische Tests. Ihr Arzt kann Ihren Blutdruck und Puls mindestens zweimal messen - einmal im Liegen und einmal im Stehen.
Normalerweise erhöht das Aufstehen die Herzfrequenz um 10 Schläge pro Minute oder weniger. Bei POTS wird erwartet, dass die Herzfrequenz um 30 Schläge pro Minute oder mehr ansteigt, während der Blutdruck ungefähr gleich bleibt.
Bei POTS bleibt die Herzfrequenz beim Stehen (oft 10 Minuten oder länger) länger als einige Sekunden erhöht, Symptome treten häufig auf und der Zustand hält länger als einige Tage an.
Positionsimpulsänderungen sind nicht die einzige diagnostische Überlegung für POTS - Sie können diesen Grad der Änderung unter anderen Bedingungen erleben.
Diagnosetest
Ein Tilt-Table-Test kann bei der Diagnose von POTS hilfreich sein. Während dieses Tests werden Blutdruck und Puls in mehreren Zeitintervallen gemessen, wenn Sie sich auf einen Tisch legen und wenn der Tisch in eine aufrechte Position gebracht wird.
Differenzialdiagnose
Es gibt viele Ursachen für Dysautonomie, Synkope und orthostatische Hypotonie. Während Ihrer medizinischen Untersuchung kann Ihr Arzt neben POTS auch andere Erkrankungen in Betracht ziehen, z. B. Dehydration, Dekonditionierung aufgrund längerer Bettruhe und diabetische Neuropathie.
Medikamente wie Diuretika oder Blutdruckmedikamente können ähnliche Wirkungen wie POTS haben.
Behandlung
Bei der Behandlung von POTS werden mehrere wichtige Ansätze verwendet, und Sie benötigen möglicherweise eine Kombination mehrerer therapeutischer Ansätze. Ihr Arzt schlägt möglicherweise vor, dass Sie Ihren Blutdruck und Ihren Puls regelmäßig zu Hause überprüfen, damit Sie die Ergebnisse besprechen können, wenn Sie zu Ihren medizinischen Untersuchungen gehen.
Flüssigkeiten und Diät
Das Trinken von nicht koffeinhaltigen Flüssigkeiten kann Sie hydratisiert halten. Sie und Ihr Arzt können die richtige Menge an Flüssigkeiten berechnen, die Sie jeden Tag benötigen. Dehydration über Nacht ist häufig, daher ist es besonders wichtig, morgens als erstes Flüssigkeit zu trinken - wenn möglich vor dem Aufstehen.
Es ist auch wichtig, dass Sie eine ausreichende Menge an Natrium aufrechterhalten. Im Allgemeinen ist es äußerst selten, dass eine Person zu wenig Natrium enthält, aber dies ist ein Faktor, den Sie beachten sollten.
Bewegungstherapie
Bewegungstherapie kann Ihrem Körper helfen, sich an eine aufrechte Position anzupassen. Da es sehr schwierig sein kann, mit POTS zu trainieren, ist möglicherweise ein formelles Übungsprogramm unter Aufsicht erforderlich.
Ein Übungsprogramm für POTS kann mit dem Schwimmen oder der Verwendung von Rudergeräten beginnen, für die keine aufrechte Haltung erforderlich ist. Im Allgemeinen kann nach ein oder zwei Monaten das Gehen, Laufen oder Radfahren hinzugefügt werden.
Wenn Sie POTS haben, müssen Sie Ihr Trainingsprogramm langfristig fortsetzen, damit Ihre Symptome nicht zurückkehren.
Medikation
Zu den zur Behandlung von POTS verwendeten Rezepten gehören Midodrin, Betablocker, Pyridostigmin (Mestinon) und Fludrocortison.
Ivabradin (wird bei einer Herzerkrankung namens Sinustachykardie angewendet) wurde auch bei einigen Menschen mit POTS wirksam angewendet.
Kompressionsstrümpfe
Ihr Arzt kann Ihnen Kompressionsstrümpfe verschreiben, die verhindern, dass im Stehen zu viel Blut in Ihre Beine fließt. Dies kann möglicherweise dazu beitragen, eine orthostatische Hypotonie zu vermeiden.
Ein Wort von Verywell
POTS ist eine Erkrankung, die sehr störend und frustrierend sein kann. Dieser Zustand betrifft häufig junge Menschen, und obwohl er sich oft im Laufe der Zeit bessert, ist die Behandlung hilfreich.
Möglicherweise müssen Sie einige Anpassungen an Ihren Medikamenten vornehmen, während Sie und Ihr Arzt arbeiten, um die richtigen Medikamente und die richtige Dosis für Sie zu finden.



















-and-migraine.jpg)