Die Kernstrategien zur Behandlung von Typ-2-Diabetes sind gut etabliert: Änderungen des Lebensstils (Ernährung, Bewegung, Gewichtsverlust); Medikamente und / oder zusätzliches Insulin, wenn Änderungen des Lebensstils nicht ausreichen, um den Blutzuckerspiegel zu normalisieren; und für einige Leute bariatrische Chirurgie.
Es gibt keine einheitliche Behandlung für Typ-2-Diabetes. Der Schlüssel zur Behandlung dieser immer häufiger auftretenden Erkrankung besteht darin, ein Behandlungsprotokoll zusammenzustellen, das der jeweiligen Situation des Einzelnen entspricht.
Wenn ein Behandlungsplan sorgfältig umgesetzt und befolgt wird, kann Typ-2-Diabetes rückgängig gemacht werden. Dies ist nicht dasselbe wie geheilt, bedeutet jedoch ein geringeres Risiko für Komplikationen. Für einige bedeutet dies möglicherweise auch die Möglichkeit, Medikamente abzusetzen und gleichzeitig eine gesündere und glücklichere Lebensweise zu genießen.
LeoPatrizi / Getty ImagesLebensstil
Das Ändern (oder Implementieren) bestimmter Lebensstilpraktiken ist fast immer der erste Schritt bei der Behandlung von Typ-2-Diabetes. Gewichtsverlust ist eines der Hauptziele der empfohlenen Änderungen des Lebensstils. Laut Johns Hopkins Medicine kann ein Verlust von nur 5% bis 10% des gesamten Körpergewichts einen dramatischen Einfluss auf den Blutzuckerspiegel bei Menschen mit Typ-2-Diabetes haben.
Diät
Die Ernährung ist einer der wichtigsten Faktoren bei der Behandlung von Diabetes. Es ist besonders wichtig, die Kohlenhydrataufnahme zu reduzieren, was nicht nur zu Gewichtsverlust, sondern auch zu einer verbesserten Blutzuckerkontrolle und einem niedrigeren Triglyceridspiegel führen kann (ein Fett, das mit einem erhöhten Risiko für Herzerkrankungen verbunden ist).
Obwohl es keine offizielle "Diabetes-Diät" gibt, gibt es eine Vielzahl von Ansätzen zum Essen und zur Ernährung, die sich als hilfreich erwiesen haben, darunter:
- Die Plattenmethode. Dies ist eine einfache Möglichkeit, Portionen zu kontrollieren. Sie betont nicht stärkehaltiges Gemüse, Vollkornprodukte, mageres Protein und Ballaststoffe (was dazu beitragen kann, den Anstieg des Blutzuckerspiegels zu verlangsamen). Bestimmte Prozentsätze der Platte sind bestimmten Lebensmitteln gewidmet. Es kann auch Platz für ein bisschen gesundes Fett geschaffen werden (zum Beispiel ein Drittel einer Avocado oder ein Teelöffel Olivenöl).
- Kohlenhydratkonsistenz: Da Kohlenhydrate den Blutzucker stärker beeinflussen als die anderen Makronährstoffe (Eiweiß und Fett), hilft die Einnahme der gleichen Menge Kohlenhydrate bei jeder Mahlzeit dabei, den Glukosespiegel konstant zu halten. Dies kann beispielsweise bedeuten, dass 45 Gramm davon eingehalten werden Kohlenhydrate zum Frühstück und Mittagessen, 15 Gramm Kohlenhydrate für einen Snack zwischen den Mahlzeiten und 60 Gramm Kohlenhydrate zum Abendessen - jeden Tag.
- Begrenzung von Lebensmitteln, die den Blutzuckerspiegel dramatisch erhöhen: Dazu gehören raffinierte, verarbeitete Kohlenhydrate wie Weißbrot und Nudeln; mit Zucker beladene Süßigkeiten wie Kekse, Kuchen und Süßigkeiten; und Fruchtsaft. Es ist normalerweise in Ordnung, zwei oder drei Portionen frisches ganzes Obst pro Tag zu essen.
Neben diesen grundlegenden Richtlinien gibt es erste Hinweise darauf, dass eine drastische Reduzierung der Kohlenhydrate einen tiefgreifenden und positiven Einfluss auf Typ-2-Diabetes haben kann.
In einer Studie hatten Menschen mit Adipositas und Typ-2-Diabetes, die sechs Monate lang eine sehr kohlenhydratreduzierte Diät befolgten, niedrigere Hämoglobin-A1c-Ergebnisse und verloren mehr Gewicht als diejenigen, die eine kalorienreduzierte Diät befolgten. Beide Gruppen trainierten auch regelmäßig und hatten die Unterstützung von Gruppentreffen.
Dies ist jedoch nur eine Studie: Es ist wichtig, einen auf Diabetes spezialisierten Ernährungsberater zu konsultieren, bevor größere Ernährungsumstellungen vorgenommen werden.
Übung
Regelmäßige Bewegung ist für die Behandlung von Typ-2-Diabetes von entscheidender Bedeutung. Körperliche Aktivität verbrennt Kalorien und kann zum Gewichtsverlust beitragen. Bewegung kann jedoch auch einen direkten Einfluss auf die Blutzuckerkontrolle haben, da die Insulinresistenz eng mit einem Anstieg des Fettgehalts und einer Verringerung der Muskelmasse verbunden ist. .
Muskelzellen verwenden Insulin weitaus effizienter als Fett. Wenn Sie also Muskeln aufbauen und Fett verbrennen, können Sie Ihren Blutzuckerspiegel senken und besser kontrollieren.
Die ADA empfiehlt die folgenden Übungsrichtlinien für Erwachsene mit Typ-2-Diabetes:
- 150 Minuten oder mehr mäßige bis kräftige aerobe Aktivität pro Woche, verteilt auf mindestens drei Tage, mit nicht mehr als zwei Tagen hintereinander ohne Aktivität
- Zwei bis drei Widerstandsübungen pro Woche an nicht aufeinanderfolgenden Tagen (z. B. Krafttraining oder Körpergewichtsübungen)
- Zwei bis drei Sitzungen pro Woche mit Flexibilität und Gleichgewichtstraining (z. B. Yoga oder Tai Chi) für ältere Erwachsene
Die ADA empfiehlt außerdem, dass Menschen mit Typ-2-Diabetes nicht längere Zeit sitzen. Ziel ist es, etwa alle 30 Minuten aufzustehen und sich zu bewegen.
Aufhören zu rauchen
Nach Angaben der US-amerikanischen Zentren für die Kontrolle und Prävention von Krankheiten (CDC) entwickeln Menschen, die rauchen, 30 bis 40% häufiger Typ-2-Diabetes als Nichtraucher. Selbst rauchloser Tabak kann das Diabetes-Risiko erhöhen. Darüber hinaus entwickeln Raucher mit Diabetes mit größerer Wahrscheinlichkeit schwerwiegende Komplikationen.
Positiv zu vermerken ist, dass Menschen mit Diabetes, die mit dem Rauchen aufhören, fast sofort Verbesserungen ihrer Diabetes-Symptome und der allgemeinen gesundheitlichen Vorteile feststellen.
Es gibt viele Ansätze zur Raucherentwöhnung. Wenn Sie die Optionen mit einem Arzt oder einer zertifizierten Diabetesberaterin besprechen, können Sie eine auswählen, die am wahrscheinlichsten für Sie funktioniert.
Praktische Tipps zur Änderung des Lebensstils bei Typ-2-DiabetesRezepte
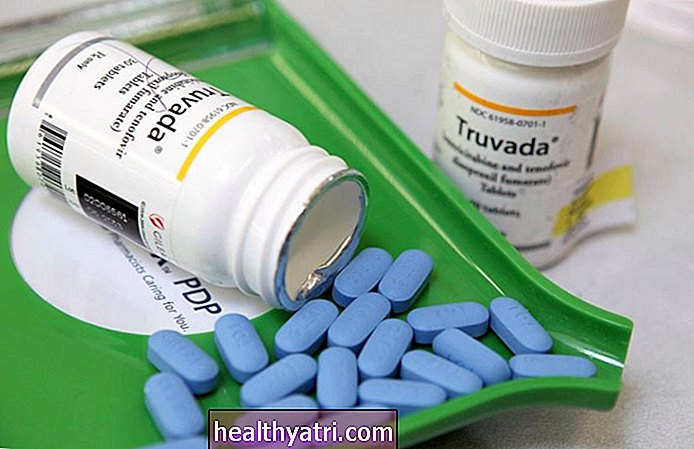
Wenn Ernährungsumstellung, Bewegung und Gewichtsverlust nicht ausreichen, um den Blutzuckerspiegel zu kontrollieren, können Medikamente helfen.
Einige der Optionen sind orale Medikamente, während andere durch Injektion verabreicht werden. Die meisten sollen verwendet werdenzusammen mitErnährung und Bewegung, nicht als Ersatz für Maßnahmen für einen gesunden Lebensstil. Alle folgenden Medikamente wurden von der US-amerikanischen Food and Drug Administration (FDA) zur Behandlung von Typ-2-Diabetes zugelassen.
Orale Diabetes-Medikamente
Sulfonylharnstoffe
Sulfonylharnstoffe sind die älteste Klasse oraler Diabetesmedikamente. Sie stimulieren die Bauchspeicheldrüse, um mehr Insulin in den Blutkreislauf freizusetzen.
- Tolbutamid
- Tolazamid
- Diabinese (Chlorpropamid)
- Glucotrol (Glipizid)
- DiaBeta, Glynase (Glyburid)
- Amaryl (Glimepirid); auch in Kombination mit Rosiglitazon (Avandaryl) und Pioglitazon (Duetact)
Biguanides
Biguanide senken die Menge an Glukose, die von der Leber produziert wird, während der Körper empfindlicher auf Insulin reagiert.
- Glucophage (Metformin)
- Glucophage XR (Metformin mit verlängerter Freisetzung)
28. Mai 2020: Die Food and Drug Administration (FDA) hat Hersteller bestimmter Formulierungen von Metformin aufgefordert, das Produkt freiwillig vom Markt zu nehmen, nachdem die Agentur inakzeptable Mengen an N-Nitrosodimethylamin (NDMA) festgestellt hat. Patienten sollten ihr Metformin weiterhin wie vorgeschrieben einnehmen, bis ihre medizinische Fachkraft gegebenenfalls eine alternative Behandlung verschreiben kann. Das Ersetzen von Metformin ohne Ersatz kann für Patienten mit Typ-2-Diabetes ein ernstes Gesundheitsrisiko darstellen.
Thiazolidindione
Thiazolidindione sensibilisieren Muskel- und Fettzellen, um Insulin leichter aufzunehmen. Diese Medikamente bergen bestimmte Gesundheitsrisiken, die vor der Verschreibung berücksichtigt werden müssen.
- Avandia (Rosiglitazon); auch kombiniert mit Metformin (Avandamet) und mit Glimepirid (Avandaryl)
- Actos (Pioglitazon); auch in Kombination mit Alogliptin (Oseni); mit Metformin (Actoplus Met); und mit Glimepirid (Duetact)
Alpha-Glucosidase-Inhibitoren
Alpha-Glucosidase-Inhibitoren verzögern die Umwandlung von Kohlenhydraten in Glucose während der Verdauung. Dies hilft, den Blutzuckerspiegel zu regulieren und zu verhindern, dass der Zucker zu hoch wird.
- Precose, Prandase (Acarbose)
- Glyset (Miglitol)
Meglitiniden
Meglitinide stimulieren die Insulinproduktion, wenn Glukose im Blut vorhanden ist. Sie sind nicht so effektiv, wenn der Blutzuckerspiegel niedrig ist.
- Prandin (Repaglinid); auch in Kombination mit Metformin (Prandimet)
- Starlix (Nateglinid)
DPP-4-Inhibitoren
Dipeptidylpeptidase-4 (DPP-4) ist ein Enzym, das Inkretine zerstört - Hormone, die dem Körper helfen, bei Bedarf mehr Insulin zu produzieren. DPP-4-Inhibitoren blockieren dieses Enzym.
- Januvia (Sitagliptin); auch in Kombination mit Metformin (Janumet) und mit Ertugliflozin (Steglujan)
- Onglyza (Saxagliptin); auch in Kombination mit Metformin (Kombiglyze XR), mit Dapagliflozin (Qtern) und mit Metformin und Dapagliflozin (Qternmet)
- Tradjenta (Linagliptin); auch in Kombination mit Metformin (Jentadueto) und mit Empagliflozin (Glyxambi)
- Nesina (Alogliptin); auch in Kombination mit Metformin (Kazano) und mit Pioglitazon (Oseni)
Es ist wichtig zu beachten, dass die FDA im August 2015 eine Warnung und Vorsichtsmaßnahme bezüglich einer möglichen Nebenwirkung von DPP-4-Inhibitoren hinzugefügt hat - schwere und möglicherweise behindernde Gelenkschmerzen. Wenn Sie ein Medikament einnehmen, das einen DPP-4-Hemmer enthält, und Gelenkschmerzen entwickeln, informieren Sie sofort Ihren Arzt. Möglicherweise müssen Sie zu einem anderen Medikament wechseln.
Selektive Natrium-Glucose-Transporter-2-Inhibitoren
Selektive Natrium-Glukosetransporter-2 (SSGT-2) -Hemmer senken den Blutzucker, indem sie die Nieren veranlassen, Glukose über den Urin aus dem Körper zu entfernen.
- Farxiga (Dapagliflozin); auch in Kombination mit Saxagliptin (Qtern), mit Saxagliptin und Metformin (Qternmet XR) und mit Metformin (Xigduo XR)
- Jardiance (Empagliflozin); auch in Kombination mit Empagliflozin und Linagliptin (Glyxami) sowie mit Empagliflozin und Metformin (Synjardie)
- Steglatro (Ertugliflozin); auch in Kombination mit Ertugliflozin und Metformin (Segluromet) sowie Ertugliflozin und Sitagliptin (Steglujan)
- Invokana (Canagliflozin); auch in Kombination mit Metformin (Invokamet)
Canagliflozin hat eine besondere Warnung, dass die Einnahme das Risiko einer Amputation eines Zehs, Fußes oder Beins aufgrund einer Infektion oder anderer Komplikationen erhöhen kann.
Rufen Sie sofort Ihren Arzt an, wenn Sie Schmerzen, Empfindlichkeit, Wunden, Geschwüre oder geschwollene, warme, gerötete Stellen in Ihrem Bein oder Fuß, Fieber oder Schüttelfrost oder andere Anzeichen und Symptome einer Infektion haben.
Glucagon-ähnliches Peptid (GLP-1) -Rezeptorprotein
Rybelsus (Semaglutid) -Tabletten zum Einnehmen wurden als erstes und einziges orales GLP-1 zur Verbesserung der Blutzuckerkontrolle bei erwachsenen Patienten mit Typ-2-Diabetes zugelassen
Kombinationstherapie
Trijardy ™ XR (Empagliflozin / Linagliptin / Metforminhydrochlorid-Retardtabletten) wurde im Januar 2020 als einzige orale Dreifachkombinationstherapie bei Typ-2-Diabetes zugelassen. Trijardy kombiniert Jardiance, Tradjenta und Metforminhydrochlorid in einer Pille mit verlängerter Wirkstofffreisetzung, die einmal täglich eingenommen wird. .
Injizierbare Diabetesmedikamente
Inkretin-Mimetika
Inkretin-Mimetika, auch als GLP-1-Rezeptoragonisten bekannt, ahmen die Wirkung von Inkretinen nach, um die Insulinproduktion zu stimulieren. Sie verlangsamen auch die Verdauungsrate, so dass Glukose langsamer ins Blut gelangt.
- Byetta, Bydureon (Exenatide)
- Victoza, Saxenda (Liraglutid); auch in Kombination mit Insulin degludec (Xultophy)
- Trulicity (Dulaglutid)
- Lyxumia (Lixisenatid)
- Ozempic (Semaglutid)
Amylin Analog
Amylin ist ein Hormon, das gleichzeitig mit Insulin von der Bauchspeicheldrüse freigesetzt wird. Es hemmt die Sekretion von Glucagon (ein weiteres Pankreashormon, das verhindert, dass der Blutzuckerspiegel zu niedrig wird). verlangsamt die Geschwindigkeit, mit der Lebensmittel aus dem Magen entleert werden, und fördert das Völlegefühl nach dem Essen.
Wie bei Insulin produzieren Menschen mit Typ-2-Diabetes keine normalen Mengen Amylin. Daher wird angenommen, dass das Ersetzen von Amylin die Kontrolle des Blutzuckerspiegels unterstützt. Menschliches Amylin zerstört die Beta-Zellen, die Insulin produzieren. Eine synthetische Version oder ein Analogon von Amylin wurde im März 2005 von der FDA zugelassen.
Insulin
Obwohl zusätzliches Insulin für die Behandlung von Typ-1-Diabetes von entscheidender Bedeutung ist, ist es nur für bestimmte Personen mit Typ-2-Diabetes erforderlich - normalerweise für diejenigen, die:
- Hatte bereits sehr hohe Blutzuckerspiegel, als sie diagnostiziert wurden
- Sind sehr insulinresistent
- Ich war nicht in der Lage, den Blutzucker mit oraler Medizin, Diät und Bewegung zu kontrollieren
Das Insulin-Regime einer Person wird auf ihre spezifischen Bedürfnisse zugeschnitten. Einige Menschen müssen möglicherweise morgens ein lang wirkendes Insulin einnehmen, das den ganzen Tag über kontinuierlich wirkt, um den Blutzuckerspiegel zu normalisieren, während andere am meisten von einem kurz oder schnell wirkenden Insulin profitieren, das zu den Mahlzeiten eingenommen wird. Andere Menschen müssen möglicherweise beide Insulintypen einnehmen.
Was Sie über die verschiedenen Insulintypen wissen solltenInsulin muss injiziert werden. Es gibt jedoch mehrere Abgabemöglichkeiten. Am gebräuchlichsten ist ein Insulinpen (ein Gerät mit einer kleinen Nadel). Weitere Optionen sind eine einfache Nadel und Spritze oder eine am Körper angebrachte Insulinpumpe oder ein Pflaster.
Es gibt auch eine Art von Insulin, das eingeatmet werden kann.
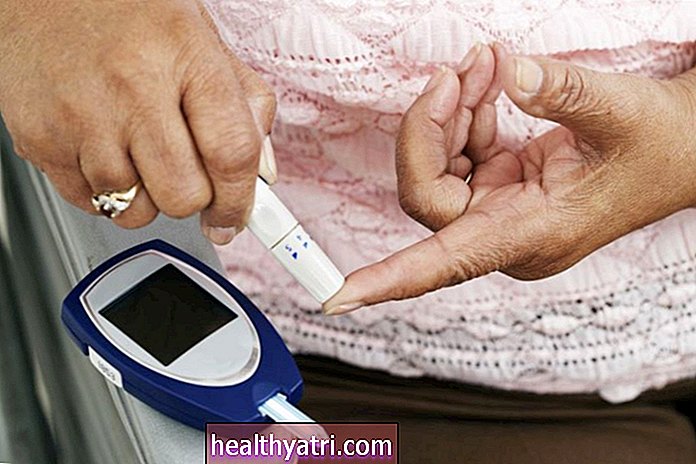
Blutzuckermessung
Für Menschen mit Typ-2-Diabetes, die Insulin einnehmen, kann die Blutzuckermessung aus einer Reihe von Gründen unerlässlich sein. Sie kann ein Bild davon liefern, wie gut die Behandlung funktioniert, wie der Blutzuckerspiegel durch Nahrung und körperliche Aktivität beeinflusst wird und vieles mehr .
Den meisten Menschen, die mehrere Insulininjektionen einnehmen, wird empfohlen, vor den Mahlzeiten und vor dem Schlafengehen eine Blutzuckermessung durchzuführen. Für diejenigen, die nur ein lang wirkendes Insulin einnehmen, kann es erforderlich sein, nur zweimal täglich (vor dem Frühstück und vor dem Abendessen) zu testen.
Die Überwachung erfolgt mit einem Gerät, das als Blutzuckermessgerät oder Glukometer bezeichnet wird und das den Blutzuckerspiegel anhand eines einzelnen Tropfens messen kann, der von einer Fingerspitze entnommen wird. Die meisten Geräte sind für Einzeltests ausgelegt, einige bieten jedoch eine kontinuierliche Glukoseüberwachung.
Bariatrische Chirurgie
Die bariatrische Chirurgie ist ein Verfahren, das einer sehr übergewichtigen Person helfen soll, Gewicht zu verlieren. Nach Angaben der American Society for Metabolic and Bariatric Surgery (ASMBS) waren die Ergebnisse in Studien zur bariatrischen Chirurgie an mehr als 135.000 Patienten mit Typ-2-Diabetes signifikant: Fast 90% hatten einen niedrigeren Blutzucker und konnten die Dosierung von reduzieren Medikamente und erlebte Verbesserungen bei Gesundheitsproblemen, die durch Diabetes verursacht wurden. Darüber hinaus gingen 78% der Patienten nach einer Gewichtsabnahme infolge einer Operation in eine Remission.
Menschen mit Typ-2-Diabetes mit einem Body-Mass-Index (BMI) von mehr als 35 sind Kandidaten für eine bariatrische Operation. Obwohl es verschiedene Arten von bariatrischen Operationen gibt, neigt ein Verfahren namens Roux-en-Gastric Bypass (bei dem der Magen-Darm-Trakt so verändert wird, dass die Nahrung den größten Teil des Magens und des oberen Teils des Dünndarms umgeht) dazu größte Wirkung auf den Blutzuckerspiegel. Dieses Verfahren kann laut ASMBS zu einer "Remission von Typ-2-Diabetes bei 80% der Patienten und einer Verbesserung der Krankheit bei weiteren 15% der Patienten" führen.
Wie bei jedem chirurgischen Eingriff birgt die bariatrische Chirurgie Risiken. Es erfordert auch signifikante Änderungen des Lebensstils, insbesondere in Bezug auf die Ernährung. Menschen, die sich einer Gewichtsverlustoperation unterziehen, müssen einen bestimmten Ernährungsplan einhalten, der viel Eiweiß enthält und beispielsweise raffinierte Kohlenhydrate und zugesetzten Zucker begrenzt. Sie müssen sich auch dazu verpflichten, Nahrungsergänzungsmittel einzunehmen.
Angesichts der möglichen Komplikationen im Zusammenhang mit Typ-2-Diabetes, insbesondere bei Menschen, die ebenfalls übergewichtig sind, können die Vorteile eines chirurgischen Eingriffs die Risiken durchaus überwiegen. Und was die erforderlichen Ernährungsumstellungen betrifft, werden sie einen weiteren Beitrag zu einer gesünderen Ernährung leisten Lebensweise insgesamt.